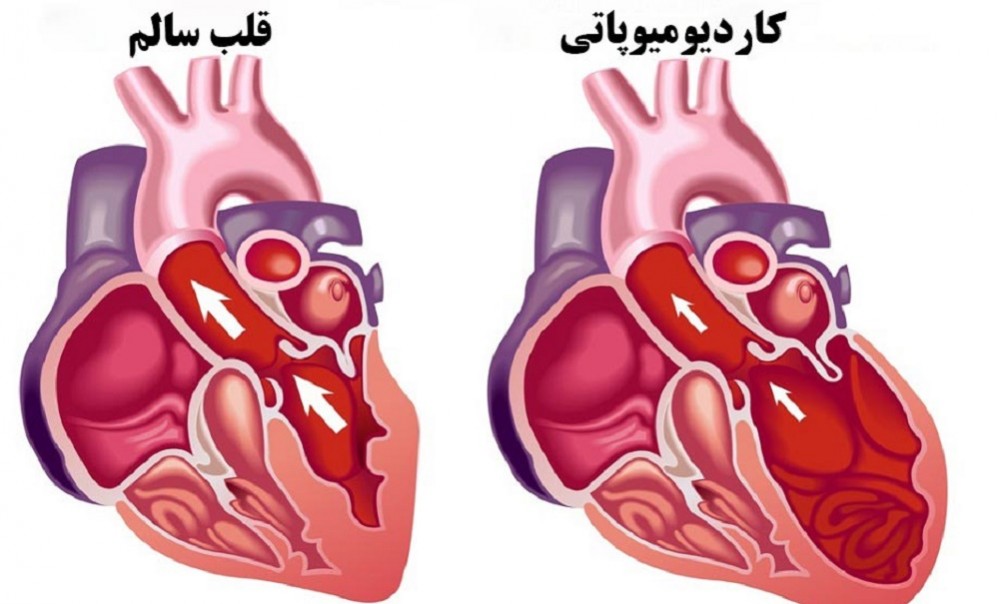
بیماری کاردیومیوپاتی یا بیماری ماهیچههای قلب
کاردیومیوپاتی به نوعی بیماری گفته میشود که ماهیچههای قلب را تحت تاثیر قرار میدهد. واژه “کاردیو” به معنی قلب، “میو” به معنی ماهیچه و “پاتی” به معنی بیماری است. سه نوع اصلی کاردیومیوپاتی وجود دارد: اتساعی، هیپرتروفیک و محدود کننده. این بیماری قابل درمان است و نوع درمان بستگی به نوع و شدت کاردیومیوپاتی شما دارد. درمان میتواند شامل مصرف دارو، استفاده از دستگاههای پزشکی در جراحی، و در شرایط شدید، پیوند قلب باشد.
کاردیومیوپاتی باعث میشود که قلب سختتر خون را به دیگر قسمتهای بدن پمپاژ کند. این بیماری میتواند منجر به نارسایی قلبی شود. تغییرات ایجاد شده در قلب به نوع کاردیومیوپاتی بستگی دارد، اما در همه این انواع، اندازه و شکل قلب تغییر میکند و همچنین میتواند بر روی سیستم الکتریکی که ضربان قلب را تنظیم میکند تاثیر بگذارد.
انواع کاردیومیوپاتی
1- کاردیومیوپاتی اتساعی : این نوع شایعترین شکل کاردیومیوپاتی است. در این حالت، بطن چپ قلب بزرگتر میشود و توانایی پمپاژ آن کاهش مییابد. این بیماری معمولاً در افراد میانسال و مردان دیده میشود و در برخی موارد ارثی است.
2- کاردیومیوپاتی هیپرتروفیک: در این نوع، ماهیچه بطن چپ قلب به طور غیرطبیعی بزرگ میشود و یا ضخیم میشود. این باعث میشود که حفره پمپاژ (بطن چپ) کوچک شود و نتواند به خوبی خون را به بدن برساند. این نوع کاردیومیوپاتی میتواند در هر سنی رخ دهد و معمولاً افرادی که به آن دچار میشوند، سابقه خانوادگی دارند.
3- کاردیومیوپاتی محدود کننده : در این نوع، ماهیچههای قلب سختتر میشوند و انعطافپذیری آنها کاهش مییابد، که این امر باعث اختلال در پر شدن و خالی شدن بطنهای قلب میشود. این نوع معمولاً در افراد مسنتر شایعتر است و شیوع کمتری نسبت به نوعهای دیگر دارد. این وضعیت میتواند به دلایل ناشناخته یا به دلیل بیماریهای دیگر ایجاد شود.
علائم کاردیومیوپاتی
در مراحل اولیه، برخی از افراد ممکن است هیچ علامتی نداشته باشند. اما با پیشرفت بیماری، علائم معمولاً بروز میکنند. علائم و نشانههای کاردیومیوپاتی میتواند شامل موارد زیر باشد:
- تنگی نفس حتی در حال استراحت یا هنگام فعالیت
- تورم ساق پاها، مچ پا و پا
- نفخ شکم به علت تجمع مایع
- سرفه در حالت دراز کشیده
- خستگی
- ضربان قلب نامنظم که ممکن است به صورت تپش یا لرزش احساس شود
- درد در قفسه سینه
- سرگیجه و احساس سبکی سر
هر نوعی از این بیماری که داشته باشید، علائم عموماً بدون درمان وخیمتر میشوند. در برخی افراد، این بدتر شدن ممکن است سریعتر اتفاق بیفتد و در دیگران، بیماری ممکن است در طول زمان به آرامی پیشرفت کند.
علتهای کاردیومیوپاتی چیست؟
بسیاری از اوقات، علت کاردیومیوپاتی مشخص نیست. با این حال، پزشکان در برخی موارد میتوانند عواملی را شناسایی کنند که باعث این بیماری میشوند. دلایل ممکن برای ایجاد کاردیومیوپاتی عبارتند از:
- عوامل ژنتیکی
- فشار خون بالا در طولانیمدت
- آسیب قلبی ناشی از حمله قلبی قبلی
- ضربان قلب سریع و مزمن
- مشکلات دریچههای قلب
- اختلالات متابولیک، مانند چاقی، بیماری تیروئید یا دیابت
- کمبودهای تغذیهای ویتامینهای ضروری یا مواد معدنی، مانند تیامین (ویتامین B-1)
- عوارض مرتبط با بارداری
- نوشیدن الکل به مدت طولانی
- استفاده از مواد مخدر مثل کوکائین، آمفتامین یا استروئیدهای آنابولیک
- استفاده از بعضی داروهای شیمیدرمانی و پرتودرمانی برای درمان سرطان
- عفونتهای خاص که میتوانند به قلب آسیب بزنند و باعث شروع کاردیومیوپاتی شوند
- تجمع آهن در عضله قلب (هموکروماتوز)
- بیماری که به دلیل التهاب ایجاد میشود و میتواند تودهای از سلولها را در قلب و سایر ارگانها رشد دهد (سارکوئیدوز)
- یک اختلال به دلیل تجمع غیرعادی پروتئینها (آمیلوئیدوز)
- اختلالات بافت پیوندی
- سابقه خانوادگی
- معاینه فیزیکی
- آزمایش خون
- تست الکتروکاردیوگرام
- عکسبرداری از قفسه سینه
- تست اکوکاردیوگرام
- تست ورزش استرس اکو
- سیتی اسکن
- ام آر آی
“`html
تشخیص کاردیومیوپاتی
پزشک ممکن است با توجه به موارد بالا تشخیص دهد که فرد به بیماری DCM (کاردیومیوپاتی دیلاته) مبتلا است.
این تشخیص به نشانههای فرد بستگی دارد:
آزمایش خون (آزمایش BNP): این آزمایش میزان پروتئینی که قلب تولید میکند را اندازهگیری میکند. وقتی قلب دچار نارسایی باشد، مقدار این پروتئین در خون افزایش مییابد.
آزمایش خون (میزان آهن موجود در خون): تجمع بیش از حد آهن در ماهیچههای قلب، میتواند موجب ضعف قلب شود.
یکی دیگر از تستهایی که به ندرت برای تشخیص این بیماری انجام میشود، بیوپسی میوکارد یا بیوپسی قلب است. در این تست یک نمونه از بافت قلب گرفته میشود و زیر میکروسکوپ بررسی میشود و در نهایت نتیجه اعلام خواهد شد.
ریسک فاکتورهای ابتلا به کاردیومیوپاتی
چندین عامل خطر وجود دارد که میتواند احتمال ابتلا به این بیماری را افزایش دهد، از جمله:
۱- سابقه خانوادگی:
افرادی که سابقه خانوادگی کاردیومیوپاتی، نارسایی قلبی و ایست قلبی ناگهانی دارند، احتمال بیشتری دارد که به کاردیومیوپاتی دچار شوند نسبت به کسانی که چنین سابقهای ندارند.
۲- فشار خون بالا:
افراد دارای فشار خون بالا که در طول زمان تحت فشار بودهاند، در معرض خطر بیشتری از کاردیومیوپاتی هستند.
۳- شرایطی که بر قلب تأثیر میگذارند:
افرادی که دچار حمله قلبی، بیماری عروق کرونر یا عفونتهای ویروسی که بر قلب تأثیر میگذارند، در خطر بالاتری از ابتلا به کاردیومیوپاتی هستند. بیماریهای دیگری مانند اختلالی که باعث تجمع غیرعادی پروتئینها میشود (آمیلوئیدوز) نیز میتواند خطر را افزایش دهد.
“““html
که در نتیجه التهاب به وجود میآید و گروهی از سلولها میتوانند در قلب و سایر اعضای بدن رشد کنند (سارکوئیدوز). بیماریهای بافت همبند هم میتوانند خطر ابتلا به مشکلات قلبی مانند کاردیومیوپاتی را افزایش دهند.
۴- چاقی
اضافه وزن باعث میشود قلب سختتر کار کند و این ممکن است خطر ابتلا به بزرگ شدن قلب و نارسایی قلبی را افزایش دهد.
۵- اعتیاد به الکل
افرادی که از الکل بهطور زیاد استفاده میکنند، میتوانند به قلب خود آسیب برسانند و یکی از پیامدهای آن ممکن است کاردیومیوپاتی باشد. خطر ابتلا به این مشکل بعد از گذشت بیش از پنج سال از مصرف روزانه هفت تا هشت نوبت الکل افزایش مییابد.
۶- استفاده از مواد غیر مجاز
مواد مخدر مانند کوکائین، آمفتامین و استروئیدهای آنابولیک ممکن است خطر ابتلا به کاردیومیوپاتی را افزایش دهند.
۷- درمان سرطان
اگرچه درمان سرطان ضروری است، اما برخی روشها میتوانند به سلولهای سالم نیز آسیب برسانند. بعضی از داروهای شیمی درمانی و پرتو درمانی ممکن است خطر ابتلا به کاردیومیوپاتی را افزایش دهند.
۸- دیابت
بیماری دیابت میتواند خطر ابتلا به کاردیومیوپاتی، نارسایی قلبی و مشکلات دیگر قلبی را افزایش دهد.
۹- اختلالات تیروئید
داشتن تیروئید کمکار یا پرکار میتواند خطر بزرگ شدن عضله قلب را افزایش دهد.
۱۰- هموکروماتوز
این بیماری به دلیل ذخیره بیش از حد آهن در بدن به وجود میآید و با افزایش خطر ابتلا به کاردیومیوپاتی اتساعی مرتبط است.
عوارض کاردیومیوپاتی
داشتن کاردیومیوپاتی ممکن است باعث بروز سایر مشکلات قلبی شود که شامل موارد زیر است:
نارسایی قلبی
نارسایی قلبی یعنی قلب شما نمیتواند خون کافی برای تامین نیازهای بدن پمپاژ کند. عضله قلب به دلیل کاردیومیوپاتی ممکن است ضخیم، سفت یا ضعیف شده باشد و نتواند بهخوبی خون را پمپاژ کند. اگر این مشکل درمان نشود، ممکن است به زندگی شما آسیب بزند.
لخته شدن خون
اگر به کاردیومیوپاتی مبتلا هستید، قلب شما بهخوبی خون را پمپاژ نمیکند، بنابراین احتمال دارد لختههای خون در قلبتان ایجاد شود. اگر این لختهها وارد جریان خون شوند، ممکن است جریان خون به سایر اعضای بدن، از جمله قلب و مغز را مسدود کنند.
برای کاهش این خطر، ممکن است پزشک شما داروهای رقیقکننده خون مانند آسپرین، کلوپیدوگرل (پلاویکس)، ریواروکسابان (Xarelto) و وارفارین (کومادین، Jantoven) تجویز کند.
مشکلات دریچه
به علت بزرگ شدن قلب در افراد مبتلا به کاردیومیوپاتی، دریچههای قلب ممکن است نتوانند بهدرستی بسته شوند، که این موضوع میتواند منجر به بازگشت خون شود.
ایست قلبی و مرگ ناگهانی
کاردیومیوپاتی میتواند موجب ریتم غیرطبیعی قلب شود. بعضی از این ریتمها میتوانند خیلی کند باشند و بهخوبی خون را پمپاژ نکنند.
“`
ریتمهای غیر عادی قلب میتوانند به طور جدی به سلامت شما آسیب بزنند. گاهی اوقات، این ریتمها به قدری سریع میشوند که اجازه نمیدهند قلب به درستی تپش کند. این موضوع میتواند باعث غش یا حتی مرگ ناگهانی در برخی افراد شود.
درمان کاردیومیوپاتی
نوع درمان کاردیومیوپاتی بستگی به نوع آن دارد. درمانها میتوانند شامل مصرف دارو، کاشت ضربانساز، دفیبریلاتور و در برخی موارد سوزاندن یا حذف مسیرهای ناخواسته در قلب باشد. هدف اصلی درمان، بهبود علائم بیماران است، ولی بعضی از افراد ممکن است نیاز به پیوند قلب پیدا کنند. همچنین روشهای جدیدی مانند درمان با سلولهای بنیادی وجود دارد، اما هنوز مدارک قوی برای اثبات اثرگذاری آنها وجود ندارد. برای کاهش علائم کاردیومیوپاتیهای هیپرتروفیک، از نیتروگلیسرین استفاده میشود و برای کاردیومیوپاتیهای مربوط به عروق کرونر، داروهایی مانند دیژیتال، بتابلوکرها و دیورتیکها مفید هستند. رعایت یک رژیم غذایی کم نمک و کم چربی نیز به درمان کمک میکند.
بیشتر بخوانید:
گردآوری توسط بخش سلامت
مجله رضیم