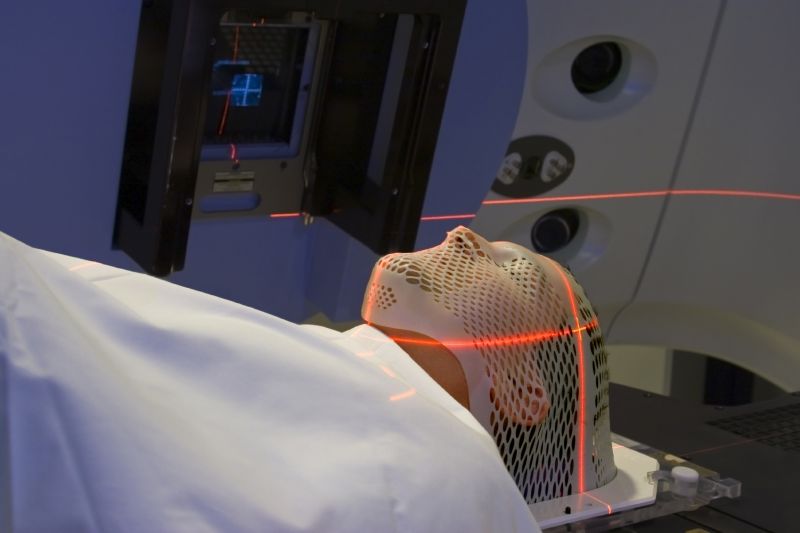
پرتو درمانی چیست ؟
پرتو درمانی (Radiotherapy) به معنای استفاده از پرتوهای یونساز برای از بین بردن یا کوچک کردن بافتهای سرطانی است. در این روش، خسارتی که به DNA سلولها وارد میشود، موجب تخریب سلولهای ناحیهای که درمان میشود، میگردد و به این ترتیب اجازه ادامه رشد و تقسیم به آنها داده نمیشود. هرچند که پرتوها علاوه بر سلولهای سرطانی به سلولهای سالم نیز آسیب میزنند، اما بیشتر سلولهای سالم توانایی بهبود را دارند.
هدف از پرتو درمانی نابودی حداکثری سلولهای سرطانی با کمترین آسیب به بافتهای سالم است. روشهای مختلفی برای پرتودهی وجود دارد که هر کدام انرژی و قدرت نفوذ متفاوتی دارند. بعضی از این روشها میتوانند بهطور دقیق و کنترلشده، ناحیه کوچکی از بافت را درمان کنند بدون اینکه آسیبی به بافتهای اطراف وارد شود. در حالی که برای درمان نواحی وسیعتر، از روشهای دیگر پرتو درمانی استفاده میشود.
برای بعضی از بیماران، هدف از درمان نابودی کامل تومور است، در حالی که برای دیگران، کوچک کردن تومور یا کاهش علائم آن مدنظر قرار دارد. در طراحی درمان برای هر بیمار، سعی میشود تا حد ممکن از بافتهای سالم محافظت شود. نیمهای از بیماران سرطانی تحت پرتودرمانی قرار میگیرند. پرتودرمانی میتواند بهتنهایی یا در کنار دیگر روشهای درمان سرطان مانند شیمیدرمانی یا جراحی استفاده شود؛ حتی در برخی موارد ممکن است از چندین روش پرتودرمانی بهطور همزمان استفاده شود.
اشعه گاما و x: این پرتوها جزو نوعی از تشعشعات الکترومغناطیسی محسوب میشوند، اما نحوه تولید آنها متفاوت است. پرتوهای x با یک دستگاه به نام شتابدهنده خطی تولید میشوند. پرتوهای با انرژی پایین برای تخریب سلولهای سرطانی سطحی و پرتوهای با انرژی بالاتر برای درمان تومورهای عمیقتر بکار میروند.
پرتوهای x میتوانند ناحیه بزرگتری را تحت تأثیر قرار دهند. پرتوهای گاما از رادیو ایزوتوپهایی مانند ایریدیوم Ir و CO60 به وجود میآیند. هر عنصر در زمان مشخصی واپاشی شده و مقدار متفاوتی از انرژی آزاد میکند که بر نفوذ آن در بدن تأثیر دارد. در واپاشی کبالت، پرتو گاما منتشر میشود که در درمان با Gamma knife نیز استفاده میشود.
رادیوتراپی برای درمان کدام سرطانها استفاده میشود؟
رادیوتراپی ممکن است برای درمان انواع تومورهای جامد استفاده شود، از جمله:
- تومورهای مغز
- بستان
- گردن رحم (Cervix)
- حنجره
- ریه
- پانکراس
- پروستات
- پوست
- نخاع
- معده
- رحم یا سارکومای بافت نرم و استخوان
- درمان لوسمی و لنفوم (تومور سیستم لنفاوی)
- تومورهای خوشخیم
مقدار دوز مورد استفاده در پرتودرمانی بستگی به نوع تومور و بافت یا اندامهای در معرض آسیب دارد. برای بعضی از تومورها، پرتودهی به نواحی غیر تومورال برای جلوگیری از رشد مجدد سلولهای سرطانی انجام میشود. به این تکنیک، پرتودرمانی پیشگیرانه (Prophylactic) گفته میشود.
رادیوتراپی همچنین میتواند به کاهش علائم بیمار مانند درد ناشی از گسترش سرطان به استخوان یا دیگر بافتهای بدن کمک کند. این تکنیک، رادیوتراپی تسکینی (Palliative) نامیده میشود.
پرتودرمانی به چند صورت انجام میشود؟
پرتودرمانی گاهی بهصورت خارجی (زمانی که دستگاه بیرون از بدن، سلولهای سرطانی را هدف میگیرد) و گاهی بهصورت داخلی (زمانی که منبع تشعشع درون بدن در نزدیکی سلولهای سرطانی قرار دارد) انجام میشود. از هر دو حالت در درمان بیماران استفاده میشود.
پرتودهی ممکن است توسط دستگاهی خارج از بدن (رادیوتراپی خارجی) یا از طریق منبع پرتو در داخل بدن (رادیوتراپی داخلی) و یا با استفاده از مواد رادیواکتیو درون بدن (رادیوتراپی سیستمیک) انجام شود.
نوع پرتودهی بستگی به نوع تومور، مقاومت بافتهای سالم اطراف محل آن، فاصلهای که پرتو باید در داخل بدن طی کند و همچنین به وضعیت عمومی بیمار، تاریخچه بیماری و اینکه آیا بیمار از روشهای دیگر درمان استفاده خواهد کرد یا نه، مرتبط است. در بیشتر بیماران از روش پرتودرمانی خارجی استفاده میشود و برخی بیماران نیز از سه روش پرتودرمانی:
- خارجی
- داخلی
- سیستمیك
بهطور همزمان یا جداگانه بهره میبرند.
1 – رادیوتراپی خارجی :
پرتو درمانی یا رادیوتراپی خارجی معمولاً برای بیمارانی که نیازی به بستری شدن در بیمارستان ندارند، استفاده میشود. این نوع درمان برای انواع مختلف سرطان، از جمله سرطان مثانه، مغز، پستان، رکتوم، پانکراس، معده، گردن رحم، حنجره، ریه، پروستات و رحم کاربرد دارد.
علاوه بر این، رادیوتراپی خارجی ممکن است برای کاهش دردهای ناشی از متاستاز و مشکلات دیگر به دلیل گسترش تومورها نیز به کار رود.
2 – رادیوتراپی حین جراحی :
این روش، نوعی پرتو درمانی است که همزمان با جراحی انجام میشود. برای درمان تومورهایی که نمیتوان آنها را به طور کامل برداشت، از این روش استفاده میشود. بعد از خارج کردن بخش عمده بافت توموری، یک دوز بالای پرتو به محل تومور در حین جراحی داده میشود، در حالی که بافتهای سالم اطراف با شیلدهای مخصوص محافظت میشوند.
بیمار بعد از عمل در بیمارستان بستری میشود و این روش ممکن است برای درمان تومورهای تیروئید، تومورهای زنان، روده بزرگ و پانکراس کاربرد داشته باشد. همچنین، این روش برای درمان برخی تومورهای مغز و سارکومای لگن در بزرگسالان در حال مطالعه است.
3 – رادیوتراپی داخلی :
در این روش، منبع تشعشع، که به صورت یک پوشش محافظ بسته بندی شده، درون یا نزدیک تومور قرار میگیرد و به آن ایمپلنت یا ماده کاشتنی گفته میشود. این مواد ممکن است به شکل سیمهای کوچک، لولههای پلاستیکی (کاتترها)، رشتههایی یا دانهای باشند. این مواد به صورت مستقیم در داخل بدن قرار میگیرند و ممکن است بیمار نیاز به بستری شدن داشته باشد.
رادیوتراپی داخلی معمولاً به یکی از روشهای زیر انجام میشود که هر کدام به طور جداگانه توضیح داده شده است. در هر سه روش از مواد کشتنی سربسته استفاده میشود.
- رادیوتراپی داخل نسجی :
در این روش، ماده رادیواکتیو در داخل بافت یا نزدیک محل تومور قرار میگیرد. این روش برای درمان تومورهای سر و گردن، پروستات، گردن رحم (Cervix)، تخمدان، پستان، نواحی لگن و اطراف مقعد استفاده میشود. در رادیوتراپی خارجی برای پستان هم ممکن است یک دوز بیشتر (Boost) به صورت داخل نسجی یا خارجی به بیمار داده شود. - رادیوتراپی داخل حفرهای :
در این روش، منبع رادیواکتیو با استفاده از یک اپلیکاتور در داخل بدن قرار میگیرد. این روش معمولاً برای درمان تومورهای رحم کاربرد دارد. محققان در حال مطالعه انواع رادیوتراپی داخلی برای درمان دیگر سرطانها شامل پستان، برونش، گردن، مثانه، دهانی، نای، روده بزرگ، رحم و واژن هستند.
4 – رادیوتراپی سیستمیک :
در این روش، از مواد رادیواکتیو مانند I131 و Strontium89 به صورت خوراکی یا تزریقی استفاده میشود. این روش معمولاً برای درمان سرطان تیروئید و لنفومهای غیر هوچکینی بزرگسالان به کار میرود. محققان در حال بررسی موادی هستند که بتوانند برای درمان دیگر انواع سرطان نیز استفاده شوند.
چه کسانی نیاز به پرتو درمانی دارند؟
بیشتر افراد مبتلا به سرطان به پرتودرمانی نیاز دارند؛ در حقیقت بیش از نیمی (حدود ۶۰ درصد) از افراد مبتلا به سرطان، پرتودرمانی میشوند. گاهی اوقات، پرتودرمانی تنها روش درمانی است که افراد به آن نیاز دارند.
پرتودرمانی با دز بالا، سلولهای سرطانی را از بین میبرد یا رشد آنها را کند میکند. از پرتودرمانی در این موارد استفاده میشود:
- درمان سرطان :
از پرتو درمانی برای معالجه، متوقف کردن یا کند کردن رشد سرطان استفاده میشود. - کاهش علائم :
اگر درمان کامل ممکن نیست، از پرتودرمانی برای کوچک کردن تومورهای سرطانی استفاده میشود تا فشار را کاهش دهد. گاهی اوقات، این نوع درمان میتواند مشکلاتی مانند درد را تسکین دهد یا از مشکلاتی چون نابینایی و از دست دادن کنترل روده جلوگیری کند.
“““html
و مثانه جلوگیری میکند.
پرتو درمانی به طور مستقیم سلولهای سرطانی را نمیکشد. ممکن است روزها و هفتهها طول بکشد تا اثرات مرگ سلولهای سرطانی شروع شود. پس از پایان درمان، این سلولها به تدریج در طول هفتهها و ماهها نابود میشوند.
آیا پرتو درمانی برای سلولهای سالم خطر دارد؟
پرتو درمانی نه تنها به سلولهای سرطانی آسیب میزند، بلکه ممکن است بر روی سلولهای سالم نزدیک هم تاثیر بگذارد. اما به طور کلی، بیشتر سلولهای سالم بعد از اتمام درمان به حالت طبیعی خود برمیگردند. با این حال، گاهی اوقات عوارض جانبی شدید یا مزمن ایجاد میشود. پزشکان معمولاً سعی میکنند تا از طریق روشهایی سلولهای سالم را در طول درمان حفظ کنند:
استفاده از بالاترین دوز پرتودرمانی که هنوز بتواند سلولهای سرطانی را نابود کند و در عین حال به سلولهای سالم آسیب نرساند.
تقسیم درمان به دورههای زمانی مختلف. به عنوان مثال، گاهی اوقات درمان به مدت چند هفته روزی یک بار یا در دوزهای کمتر روزی دو بار انجام میشود. این کار به سلولهای سالم اجازه میدهد تا ترمیم شوند در حالی که سلولهای سرطانی نابود میشوند.
هدفگیری دقیق پرتودرمانی به ناحیه مورد نظر. روشهای جدیدی مانند IMRT و پرتودرمانی سهبعدی اجازه میدهند تا مقدار بیشتری پرتو به سلولهای سرطانی برسد و در عین حال دوز کمتری به سلولهای سالم داده شود.
استفاده از دارو. برخی داروها میتوانند به محافظت از نواحی خاصی از بدن، مانند غدد بزاقی که بزاق تولید میکنند، کمک کنند.
خیر، خود پرتودرمانی درد ندارد، اما عوارض جانبی آن ممکن است درد یا ناراحتی ایجاد کند. این مقاله اطلاعات خوبی را برای بیماران، پزشکان و پرستاران فراهم میآورد تا عوارض جانبی را کنترل کنند.
پرتودرمانی معمولاً با روشهای دیگر درمان هم استفاده میشود.
پرتودرمانی و جراحی:
پرتودرمانی ممکن است قبل از جراحی، همزمان با جراحی یا پس از آن انجام شود. گاهی پزشکان از پرتودرمانی برای کوچک کردن تومور قبل از جراحی یا برای از بین بردن سلولهای سرطانی باقیمانده پس از عمل استفاده میکنند. در صورت انجام پرتودرمانی در حین جراحی، به آن پرتودرمانی حین عمل میگویند.
پرتودرمانی و شیمیدرمانی:
پرتودرمانی ممکن است قبل، همراه یا پس از شیمی درمانی انجام شود. معمولاً پرتودرمانی قبل یا در حین شیمیدرمانی برای کاهش اندازه تومور و کمک به بهتر عمل کردن شیمیدرمانی استفاده میشود. همچنین گاهی از شیمیدرمانی برای افزایش تاثیر پرتودرمانی استفاده میشود و در نهایت، بعد از شیمیدرمانی نیز ممکن است از پرتودرمانی برای نابود کردن سلولهای سرطانی باقیمانده کمک بگیرند.
چه کسانی میتوانند پرتو درمانی را انجام دهند؟
تعدادی از افراد در زمینه پرتودرمانی و مراقبتهای مربوط به آن فعالیت میکنند. به این نیروی کار، «گروه پرتودرمانی» گفته میشود که برای ارائه بهترین درمان همکاری میکنند.
این افراد شامل:
پزشک متخصص پرتودرمانی:
پزشکی است که در درمان سرطان با استفاده از پرتودرمانی تخصص دارد. او دوز مناسب پرتودرمانی را مشخص کرده و برنامه درمان را تنظیم میکند، و بیمار را در طول درمان به دقت دنبال کرده و مراقبتهای لازم برای کنترل عوارض جانبی را توصیه میکند.
این پزشک با سایر پزشکان، پرستاران و تیم مراقبتی به طور نزدیک همکاری میکند و پس از پایان پرتودرمانی،
“““html
برای پیگیری بیماری خود، شما به این متخصص مراجعه میکنید. در این ویزیتها، عوارض جانبی دیررس و تاثیر پرتودرمانی مورد بررسی قرار میگیرد.
پرستار حرفهای :
این پرستار سابقه پزشکی شما را بررسی میکند، معاینه بدنی انجام میدهد، آزمایشهایی را تجویز میکند، عوارض جانبی را کنترل میکند و به دقت واکنش بدن شما به درمان را ارزیابی میکند. پس از پایان پرتودرمانی، ممکن است شما را ملاقات کند تا عوارض جانبی دیررس را بررسی کند و اثر پرتودرمانی را بسنجد.
پرستار پرتودرمانی :
این فرد مراقبتهای پرستاری شما را حین پرتودرمانی انجام میدهد و برای مدیریت عوارض جانبی به شما کمک میکند و درباره پرتودرمانی با شما صحبت میکند.
پرتودرمانگر :
این شخص در هر جلسه پرتودرمانی با شما همکاری میکند. او شما را در جای مناسب آماده میکند و دستگاهها را تنظیم میکند تا مطمئن شود که مقدار پرتویی که سرطانشناس تجویز کرده، به درستی اعمال شود.
دیگر اعضای تیم بهداشتی ممکن است شامل مشاور تغذیه، فیزیوتراپیست، مددکار اجتماعی و دیگر افراد باشند.
نقش بیمار در پرتودرمانی این است که:
- در تمام جلسات درمان به موقع حاضر شود.
- سوالات خود را بپرسد و درباره نگرانیهایش صحبت کند.
- اگر دچار عوارض جانبی شد، به اعضای تیم خبر دهد.
- اگر احساس درد کرد، به پزشک یا پرستار اطلاع دهد.
به توصیههای پزشکان و پرستاران خود درباره مراقبتهای خانگی عمل کند، مثل:
- مراقبت از پوست
- نوشیدن مایعات کافی
- خوردن غذاهای توصیه شده
- حفظ وزن ثابت
منظور از رادیواکتیو شدن بیماران چیست؟
بیمارانی که پرتودرمانی میشوند، ممکن است نگران این موضوع باشند که آیا این درمان بدن آنها را رادیواکتیو خواهد کرد یا خیر. پاسخ به این سوال بستگی به نوع پرتودرمانی دارد. پرتودرمانی خارجی باعث رادیواکتیو شدن بیمار نمیشود و نیازی به دوری از افراد دیگر در طول درمان نیست.
در پرتودرمانی داخلی (داخل بافت، داخل حفرهای) که با منابع رادیواکتیو بسته انجام میشود، بیمار ممکن است در بیمارستان بستری شود. در این مورد اقدامات لازم برای حفاظت پرتوئی کادر بیمارستان و مراجعهکنندگان انجام میشود. منابع بسته به طور اساسی فقط ناحیه اطراف خود را تشعشع میدهند، بنابراین فقط ناحیه نزدیک به منبع رادیواکتیو خواهد شد و نه کل بدن بیمار.
در پرتودرمانی سیستمیک از منابع رادیواکتیو استفاده میشود که به خون وارد میشوند. مقداری از این مواد رادیواکتیو از طریق بزاق، عرق یا ادرار بیمار خارج میشوند و هر زمان که فعالیت آنها هنوز ادامه دارد، بدن بیمار رادیواکتیو محسوب میشود. بنابراین، در برخی مواقع اقدامات حفاظتی برای افرادی که با بیمار در تماس نزدیک هستند، لازم است. پزشک و یا پرستار در صورت نیاز به اقدامات حفاظتی مطلع خواهند شد.
بیشتر بخوانید :
تهیه و گردآوری مجله رضیم
جهان باورصاد
سایت رضیم
“`