“`html
سرطان روده بزرگ یکی از بیماریهای شایع و در عین حال قابل پیشگیری است که توجه مراکز بهداشتی در سراسر دنیا را به خود جلب کردهاست.
این بیماری دومین علت مرگ و میر در اثر سرطانها محسوب میشود. اکثر موارد سرطان روده در کشورهای غربی، تحت عنوان سرطان رودهای منفرد و بعد از ۵۰ سالگی بروز میکند.
در سالهای اخیر در کشور ما، آمارهای مربوط به سرطان روده نشان میدهد که حدود ۳۰ تا ۴۰ درصد موارد این سرطان در سنین زیر ۵۰ سال رخ میدهد و سابقه خانوادگی مثبت در افراد مبتلا به سرطانهای غیررودهای و رودهای بیشتر بوده است. این موضوع نشاندهنده وجود الگوی اپیدمیولوژی متفاوتی در مقایسه با کشورهای غربی است.
توجه کشورهای غربی به تشخیص زودهنگام و پیشگیری از سرطان کولون باعث شده تا میزان مرگومیر ناشی از سرطان روده در این کشورها به طور چشمگیری کاهش یابد. از هر ۱۸ نفر یک نفر به سرطان روده مبتلا میشود و نیمی از این افراد به دلیل بیماری جان خود را از دست میدهند.
بر اساس برآورد سازمان بهداشت جهانی، سالانه حدود ۸۷۵ هزار مورد جدید به بیماران اضافه میشود. طبق آمار مرکز مدیریت بیماریها در سال ۸۴ در ایران، تعداد موارد بروز سرطان کولورکتال ۴۰۵۶ مورد بوده که این تعداد ۳/۷درصد کل موارد سرطان را شامل میشود و این سرطان مقام چهارم را در میان تمام گونههای سرطانی و مقام دوم را در بین سرطانهای دستگاه گوارش (بعد از سرطان معده) دارد.
این سرطان در زنان در رتبه سوم و در مردان در رتبه پنجم قرار گرفته است. آمارها نشان میدهد که شیوع بیماری در کشور ما در حال افزایش است و این سرطان به عنوان یکی از مهمترین سرطانها در هر دو جنس مطرح است.
● انواع سرطان روده
▪ سرطان روده بزرگ به سه نوع تقسیم میشود:
۱) نوع منفرد (Sporadic):
حدود ۷۰ تا ۸۰درصد سرطان روده را تشکیل میدهد. در این نوع سرطان، سابقه خاصی از ابتلا به سرطان کولون و رکتوم و یا دیگر سرطانهای مرتبط در بستگان بیمار وجود ندارد و فرد بهصورت تکگیر به بیماری مبتلا میشود. این فرم عموماً در افراد بالای ۵۰ سال مشاهده میشود و عوامل محیطی و سن در آن نقش مهمتری نسبت به عوامل ژنتیکی دارند. از سن ۵۰ سالگی، غربالگری برای این نوع سرطان آغاز میشود که به شناسایی زودهنگام بیماران و کاهش مرگومیر ناشی از این بیماری کمک میکند.
قاتل خاموش و مرگباری بنام سرطان روده!
۲) نوع ارثی (Hereditary):
حدود ۵ تا ۱۰درصد از سرطانها را شامل میشود که در این فرم ژن فرد نقش بسیار مهمی در ابتلا به بیماری ایفا میکند. شایعترین سندرم ارثی، سندرم لینچ است که حدود ۸۰درصد این افراد ممکن است به سرطان مبتلا شوند. در سندرم پولیپوز این میزان به ۱۰۰درصد میرسد.
۳) نوع فامیلیال (Familial):
امروزه مشخص شده که سرطان کولون در برخی خانوادهها بیشتر از حد طبیعی مشاهده میشود. بر اساس مطالعات اپیدمیولوژی، خطر ابتلا به سرطان کولون و رکتوم در افراد نزدیک درجه اول بیمار تا ۶/۱ تا ۸ برابر افزایش مییابد. در حال حاضر جمعآوری تاریخچه خانوادگی از روشهای مؤثر برای تعیین خطر ابتلا به سرطان کولون و رکتوم در افراد خانواده است. این نوع سرطانها حدود ۱۰ تا ۲۰درصد از کل موارد سرطان کولون و رکتوم را شامل میشود.
● روشهای تشخیصی و غربالگری
در اکثر موارد، تشخیص این سرطان چندان دشوار نیست. با توجه به تاریخچه تغییرات در اجابت مزاج، درد شکم و یا خونریزی میتوان به تشخیص آن کمک کرد.
“`
میتوان اقداماتی برای تشخیص بیماری انجام داد. از طرف دیگر، زمان زیادی که طول میکشد تا یک پولیپ خطرناک شود، به تیم درمانی این فرصت را میدهد که با برداشتن پولیپها، خطر ابتلا به سرطان را کاهش دهند.
به علاوه، این نکته نشان میدهد که نیازی به انجام سالانه آزمایشهای غربالگری با دقت بالا مانند کولونوسکوپی نیست. مهمترین روشهای تشخیصی و غربالگری که تاکنون بررسی شدهاند، شامل موارد زیر است:
ـ معاینه؛ تست خون مخفی در مدفوع؛ سیگموئیدوسکوپی انعطافپذیر؛
باریم انما همراه با تزریق هوا؛
کولونوسکوپی معمولی و مجازی؛ آزمایش DNA مدفوع و اندازهگیری مارکرهای خونی.
ـ سیگموئیدوسکوپی انعطافپذیر:
در حین سیگموئیدوسکوپی، امکان نمونهبرداری از ضایعات کوچک وجود دارد، اما برای برداشتن پولیپهای بزرگتر (بیش از یک سانت) به کولونوسکوپی نیاز است. سیگموئیدوسکوپ انعطافپذیر که ۶۰ سانتیمتر طول دارد، میتواند تا خم کولون چپ (در صورتی که کولون تمیز باشد) را بررسی کند، یعنی دو سوم از ضایعات رودهای در مردان با این روش قابلدسترسی است.
ـ تنقیه باریم با تزریق هوا:
این روش بعد از آمادگی کولون انجام میشود و نسبتاً بیخطر است و در اکثر مراکز درمانی قابل انجام میباشد. بیمار ممکن است در حین آزمایش احساس درد کند، اما نیازی به تسکین شدید نیست و بعد از آن میتواند به کارهای عادی خود ادامه دهد.
در این روش، کل روده مورد بررسی قرار میگیرد و حساسیت آن برای شناسایی تومورهای کولورکتال حدود ۸۵ درصد است. این تست تنها حدود ۵۰ درصد از ضایعات بزرگتر از یک سانت را شناسایی میکند و برای پولیپهای کوچکتر این عدد کمتر است.
همچنین ممکن است نتیجه مثبت کاذب به دلیل ماندههای مدفوع، هوا یا سایر مشکلات احتمالی در دیواره روده ایجاد شود. تاکنون هیچ تحقیق مشخصی درباره تاثیر این روش بر کاهش مرگ و میر سرطان روده بزرگ وجود ندارد، اما به نظر میرسد که با توجه به حساسیت بالای آن، بتواند مرگ و میر را به میزان زیادی کاهش دهد.
این روش هر ۵ سال یکبار توصیه میشود و برای افرادی که تمایل به انجام کولونوسکوپی ندارند، مناسب است.
ـ کولونوسکوپی:
کولونوسکوپی بهترین و پیشنهاد شدهترین روش برای غربالگری است. حساسیت آن برای شناسایی پولیپهای بزرگتر از یک سانت؛ بالای ۹۰ درصد است و تنها پولیپهایی که در چینها یا موقعیتهای خاص آناتومیک قرار دارند، ممکن است از دید پزشک پنهان بمانند.
با این روش، علاوه بر شناسایی ضایعات، امکان برداشت آنها نیز وجود دارد و در واقع هم یک روش تشخیصی و هم درمانی است و بعد از سن ۵۰ سالگی، هر ۱۰ سال یکبار برای همه افراد توصیه میشود.
کولونوسکوپی با امکان مشاهده تمامی کولون، شناسایی پولیپ و برداشت آن، توانسته به میزان زیادی در کاهش مرگ و میر و ابتلا به سرطان کولون موثر باشد. مهمترین عارضه کولونوسکوپی، سوراخ شدن روده است که تنها در حدود ۰.۲ درصد از موارد اتفاق میافتد (دو برابر موارد سیگموئیدوسکوپی). بیماریهای همزمان و سن بالای بیمار احتمال این عارضه را افزایش میدهد. این روش نسبتاً گرانقیمت است و به آمادهسازی کامل روده نیاز دارد. زیرا در حین بررسی باید به بیمار داروهای مسکن و آرامبخش داده شود، بیمار بعد از کولونوسکوپی نمیتواند فعالیتهای روزمره خود را انجام دهد و باید استراحت کند.
ـ کولونوسکوپی مجازی:
کولونوسکوپی مجازی یک روش تصویربرداری است که بعد از آمادهسازی روده و تزریق هوا، با استفاده از دستگاه سیتی اسکن اسپیرال انجام میشود. این روش به ما این امکان را میدهد که قسمت داخلی روده را به صورت دو بعدی و سه بعدی ببینیم. حساسیت این روش در تحقیقات مختلف متفاوت بوده، اما به طور کلی نزدیک به حساسیت کولونوسکوپی معمولی ارزیابی شده است.
این روش باعث ناراحتی کمتری برای بیماران نسبت به کولونوسکوپی نوع اپتیکال دارد و نیاز به داروهای مسکن ندارد و عوارض جانبی آن هم کمتر است. همچنین، این روش در زمان کمتری انجام میشود. با این حال، اگر در این روش مشکل یا ضایعهای پیدا شود، بیماران باید برای بررسیهای بیشتر تحت کولونوسکوپی اپتیکال قرار بگیرند.
با اینحال، هنوز این روش به عنوان یک روش غربالگری توصیه نمیشود زیرا نیاز به آمادهسازی دقیق روده دارد، هزینه آن بالا است، در همه جا قابل انجام نیست و بسیاری از پزشکان هنوز تجربه کافی در تفسیر نتایج این روش را ندارند.
● علائم بالینی و میزان بقا
معمولاً تومورهای روده تا مراحل پیشرفته هیچ علائمی ندارند و حتی علائم دیررس آن معمولاً خاص این بیماری نیستند و ممکن است در بیماریهای دیگر روده نیز دیده شوند. بسیاری از بیماران مبتلا به سرطان روده، با علائم خونریزی، درد شکم و تغییر در اجابت مزاج به پزشک مراجعه میکنند.
علائم بیماری بر اساس محل تومور متفاوت است. به عنوان مثال، تومورهای قسمت چپ روده معمولاً با درد، خونریزی، اسهال، دلپیچه و نفخ همراه هستند، اما تومورهای قسمت راست معمولاً بدون علامت و با ضعف، خستگی، کمخونی و کاهش وزن خود را نشان میدهند.
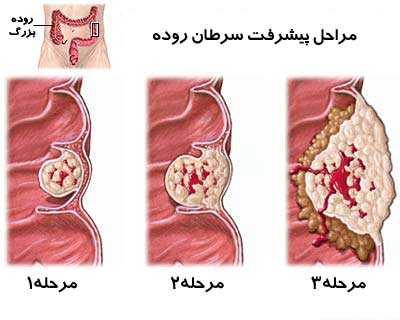
شانس زنده ماندن بیماران به مرحله بیماری بستگی دارد. متأسفانه ۴۵ درصد از بیماران در زمان تشخیص در مرحله ۳ یا ۴ بیماری هستند و احتمال زنده ماندن آنها در ۵ سال زیر ۵۰ درصد است؛ اما اگر بیماری در مرحله ۱ تشخیص داده شود، احتمال نجات بیمار به ۹۵ درصد افزایش مییابد.
این مسئله اهمیت تشخیص زودهنگام بیماری را بیشتر مشخص میکند.
علاوه بر مرحله بیماری، محل تومور نیز بر میزان بقا تاثیر دارد. تومورهای انتهای روده معمولاً پیشآگهی بدتری دارند، در حالی که تومورهای ناحیه روده عرضی معمولاً پیشآگهی بهتری دارند. وجود مایع در شکم نیز معمولاً با پیشآگهی نامناسب مرتبط است.
در سالهای اخیر، بعد از چندین دهه افزایش این بیماری در کشورهای غربی، شاهد کاهش شیوع و مرگ و میر آن هستیم و مهمترین دلیل این کاهش، غربالگری با تستهای ژنتیکی و برداشتن پولیپها، تشخیص زودهنگام و درمانهای مؤثرتر بوده است. این موضوع نشاندهنده اهمیت غربالگری و تستهای ژنتیک در پیشگیری، تشخیص زودهنگام بیماری و افزایش طول عمر بیماران است.