علائم + درمان بیماری سرخجه (2 نکته مهم)
“`html
بیماری سرخجه؛ عوارض و درمان آن
با رضیم همراه باشید تا با نشانه های بیماری سرخجه آشنا شوید.
تاریخچه بیماری سرخجه
بیماری سرخجه سالهاست که شناخته شده است. نام “سرخک آلمانی” یک نام قدیمی برای این عفونت است که در آلمان به کار میرفته و به دلیل شباهت جزئی با سرخک نامگذاری شده است. البته، این بیماری در آلمان متداول تر نیست و هیچ ارتباطی با سرخک ندارد. ویروس سرخجه در سال 1962 شناسایی شد و این تأخیر در شناخت آن برای یک بیماری نسبتاً متداول تعجبآور است.
اگر زنان باردار در سه ماهه اول بارداری به این عفونت مبتلا شوند، میتواند تأثیرات منفی بر جنین آنها بگذارد. یک پزشک استرالیایی در دهه 60 میلادی تلاشهای زیادی کرد تا بفهمد این بیماری چه تأثیراتی دارد.
![]()
بروز بیماری سرخجه
تعیین میزان بروز بیماری سرخجه بسیار دشوار است. زیرا در بسیاری از موارد عفونت سرخجه به صورت بدون علامت به پایان میرسد. از بررسیهایی که درباره سطح آنتیبادیها در بزرگسالان صورت گرفته، این تصور شکل گرفته که حدود 90% از افراد شهری در دوران جوانی به سرخجه مبتلا شدهاند، بدون اینکه خود متوجه شوند.
بروز بیماری سرخجه در افراد روستایی کمتر است، زیرا تماس با عفونت در این مناطق پایینتر است. به نظر میرسد سرخجه بیشتر بیماریای است که در دوران کودکی اتفاق میافتد و معمولاً در سنین 5 تا 12 سالگی، در زمان مدرسه، رخ میدهد. از سال 1988، سرخجه به عنوان بیماریای که باید گزارش شود، شناخته شده است.
![]()
نشانههای بیماری سرخجه
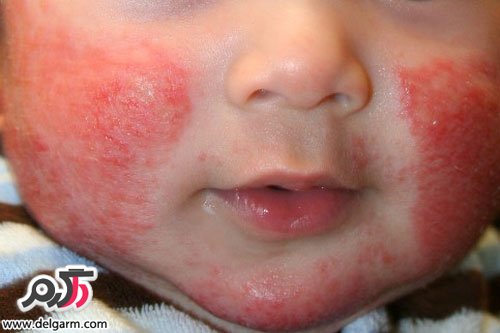
کودکان ممکن است کمی تب کنند و آبریزش بینی مختصری داشته باشند. بعد از آن، دانههای صورتی رنگی در بدن آنان ظاهر میشود. علامت برجسته بیماری سرخجه این است که 24 ساعت قبل از بروز دانهها، غدد لنفاوی پشت گوش و گردن کودک متورم میشوند. این دانهها به سرعت پیشرفت میکنند به طوری که وقتی به پاهای کودک میرسند، دانههای صورت محو میشوند و معمولاً در روز سوم از بین میروند.
![]()
دوران واگیری بیماری سرخجه
حداقل زمانی که باید کودک مبتلا به سرخجه از دیگران جدا شود، 7 روز بعد از بروز دانهها است. در این دوران، بهتر است کودک در خانه بماند و اگر تب دارد، میتوانید به او استامینوفن بدهید. مصرف آنتیبیوتیک لازم نیست، زیرا عامل این بیماری یک ویروس است و آنتیبیوتیکها بر روی ویروس تأثیری ندارند.
از کجا میآید؟
سرخجه یک بیماری ویروسی بسیار مسری است. این بیماری میتواند باعث ناهنجاریهای مادرزادی شدید در جنین زنانی شود که در 3 تا 4 ماه اول بارداری به آن مبتلا شدهاند. این بیماری در تمام سنین رخ میدهد، اما در کودکان شایعتر است. واکسیناسیون در برابر این بیماری باعث کاهش قابل توجه موارد آن شده است. سرخجه همچنین به عنوان سرخک آلمانی یا سرخک سه روزه شناخته میشود، زیرا تب این بیماری بعد از سه روز قطع میشود.
امان از هوای آلوده
اگر دو روز بعد از ملاقات با کودکی شنیدید که او به سرخجه مبتلا شده،…
“““html
منتظر باشید تا نوبت شما هم برسد. سرخجه از طریق هوای آلوده که با ویروس این بیماری پر شده، منتقل میشود. زیرا هوای اتاق معمولاً از ترشحات کوچک و قطرات حلق و بینی فرد بیمار آلوده میشود. به عبارت دیگر، دورهای که فرد میتواند ویروس را به دیگری منتقل کند، از هفت روز قبل از شروع علائم و بروز ضایعات پوستی تا پنج روز بعد از بروز علائم ادامه دارد. بنابراین، نباید خیلی زود منتظر بروز بیماری باشید.
زیرا دوره نهفتگی این بیماری بین 14 تا 17 روز است و حتی ممکن است تا 21 روز طول بکشد. به بیان دیگر، معمولاً 2 تا 3 هفته پس از تماس با فرد بیمار یا ترشحات او، علائم بیماری در شما ظاهر میشود. ویروس سرخجه در طول سال وجود دارد، ولی در فصلهای زمستان و بهار بیشتر پخش میشود. واکسیناسیون نامناسب، زندگی در مکانهای شلوغ مثل مدارس یا مهدکودکها و ضعف سیستم ایمنی به دلیل بیماریها یا داروها میتواند خطر ابتلا به این بیماری را افزایش دهد.
تشخیص اشتباه
اگر پزشک شما در روزهای اول در تشخیص بیماری شک داشت، نباید به او خرده بگیرید. زیرا علائم سرخجه مشابه بیماریهای سرخک، مخملک و برخی عفونتهای پوستی دیگر است. به همین دلیل، تشخیص میتواند دشوار باشد.
در واقع، تشخیص بالینی سرخجه معمولاً به درستی انجام نمیشود. در موارد شدید بیماری، برای تشخیص درست به آزمایشهای лаборатوری نیاز است. تشخیص بیماری با افزایش پادتنهای خاص ضد ویروس سرخجه در دو آزمایش تأیید میشود. در 1 تا 2 هفته پس از ظهور ضایعات پوستی، میتوان ویروس را از ترشحات گلوی بیمار جدا کرد.
خون، ادرار و مدفوع بیمار هم میتوانند حاوی ویروس باشند، ولی جدا کردن ویروس زمانبر است و به 10 تا 14 روز زمان نیاز دارد. برای تشخیص سرخجه مادرزادی در نوزاد تازه متولد شده، میتوان خون او را آزمایش کرد و در صورت وجود آنتی بادیهای خاص ضد ویروس سرخجه در یک نمونه خون، بیماری را تشخیص داد.
یک بار امتحان کافیه!
هر شخصی که یک بار به بیماری سرخجه مبتلا شود، به مدت طولانی در برابر این بیماری ایمن میشود. افرادی که پس از یک سالگی واکسن سرخجه دریافت کنند، ایمنی دائمی پیدا میکنند. نوزادانی که مادرانشان به سرخجه ایمن هستند، معمولاً 6 تا 9 ماه پس از تولد آنتی بادیهای مادری را در خون خود دارند و در برابر سرخجه محفوظ هستند.
این بیماری معمولاً به درمان خاصی نیاز ندارد و پزشکان معمولاً استراحت و افزایش مصرف مایعات را توصیه میکنند. ممکن است برای ناراحتی خفیف مصرف داروهای بدون نسخه مثل استامینوفن کافی باشد. افراد زیر 18 سال نباید از آسپرین استفاده کنند، زیرا تحقیقات نشان داده که در کودکان، مصرف آسپیرین در بیماریهای ویروسی با بروز نوعی ناراحتی مغزی به نام “سندرم ری” (Ray Syndrome) مرتبط است. به بیمار توصیه میشود که پس از بهبود تب، از تخت خارج نشود و فعالیتهای خود را تا روز بعد از برطرف شدن بثورات محدود کند و تا یک هفته پس از ناپدید شدن بثورات از تماس با دیگران پرهیز نماید.
بهترین راه پیشگیری از سرخجه، واکسن است. کودکان در ایران با واکسن سرخجه ایمن میشوند. این واکسیناسیون معمولاً در سن 12 تا 15 ماهگی انجام میشود و دوز یادآور آن در سنین 5 تا 6 سالگی یا 11 تا 15 سالگی تزریق میشود.
![]()
پیشگیری از بیماری سرخجه
تزریق گاماگلوبولین به افرادی که در معرض بیماری قرار گرفتهاند، از بروز علائم جلوگیری نمیکند، ولی میتواند تغییرات سرولوژیک و انتقال بیماری از مادر به جنین را کاهش دهد، حتی اگر مقدار زیادی گاماگلوبولین بعد از قرار گرفتن در معرض بیماری تزریق شود.
در آمریکا، از سال 1969 برای ایجاد ایمنی بویژه در کودکان جوان، از واکسنهای زنده ضعیف شده سرخجه با کشت مکرر در سلولهای فیبروبلاست استفاده میشود. هدف از این کار کاهش شدت بیماری در جامعه و کم کردن احتمال ابتلا زنان باردار است. به همین ترتیب، افزایش توجه به بررسی سرولوژیک زنان باردار بالغی که سابقه ایمنیسازی ندارند نیز در حال افزایش است.
“`
ویروسهای ضعیف شده ای که در واکسنها استفاده میشوند، میتوانند تا ۴ هفته بعد از تزریق واکسن در ترشحات تنفسی دیده شوند. اما احتمال انتقال این ویروسها از افرادی که سالم هستند، خیلی کم است. بنابراین در خانوادههایی که بچهها واکسینه شدهاند، مادران باردار با مشکلی مواجه نخواهند شد. واکسن در حدود ۹۵ درصد از افرادی که واکسینه میشوند، آنتیکور تولید میکند، اما باید میزان ایمنی و مدت زمان آن بیشتر مورد بررسی قرار گیرد.
عوارض جانبی مانند تب، راش، ورم غدد، درد اعصاب یا درد مفاصل (رماتیسم) به طور نادر در کودکان واکسینه شده دیده میشود، اما در ۲۵ درصد زنان که قبلاً واکسینه شدهاند، درد و ورم مفاصل و اختلالات حسی ممکن است رخ دهد. با استفاده از واکسنی که از کشت فیبروبلاستهای جنینی خرگوش یا انسان تهیه شده، این خطرات به ۲ تا ۹ درصد کاهش یافته است. واکسن سرخچه هرگز نباید به زنان باردار یا زنانی که احتمال دارد تا دو ماه بعد از دریافت واکسن باردار شوند، تزریق گردد.
بسیاری از جوانان و نوجوانان فکر میکنند که نسبت به بیماری سرخجه ایمن هستند، در حالی که ممکن است فراموش کرده باشند که آیا در کودکی به این بیماری مبتلا شدهاند یا واکسن آن را دریافت کردهاند یا نه. این موضوع بهویژه برای زنان باردار بسیار مهم است.
زنان غیر باردار در سنین باروری، اگر قبلاً به سرخجه مبتلا نشدهاند یا واکسن آن را دریافت نکردهاند، باید علیه این بیماری واکسینه شوند (البته باید تا سه ماه بعد از دریافت واکسن باردار نشوند).
زنان جوان اگر در مورد واکسینه شدن یا مبتلا شدن به سرخجه در دوران کودکی خود تردید دارند، باید آزمایش خون بدهند تا ببینند آیا پادتنهای سرخجه در خون آنها وجود دارد یا خیر. اگر پادتنها وجود نداشته باشند، باید هرچه زودتر واکسینه شوند.
برای زنانی که باردار هستند و با فرد مبتلا به سرخجه تماس داشتهاند و قبلاً به بیماری مبتلا نشدهاند یا واکسن آن را دریافت نکردهاند، باید گاماگلوبولین (پادتن) تزریق گردد. اگر این پادتن به سرعت بعد از تماس با فرد آلوده تزریق شود، ممکن است از بروز بیماری جلوگیری کند یا شدت آن را کاهش دهد.
![]()
پیشگیری از بیماری سرخجه
تزریق گاماگلوبولین در افرادی که در معرض بیماری قرار گرفتهاند، نمیتواند از بروز علائم بیماری جلوگیری کند، اما تغییرات سرولوژیک و انتقال بیماری از مادر به جنین حتی با تزریق مقدار زیاد گاماگلوبولین پس از تماس با بیماری مشاهده میشود. در ایالات متحده آمریکا از سال ۱۹۶۹ برای ایجاد ایمنی بهویژه در کودکان، از واکسنهای زنده و ضعیف شده سرخژه که در سلولهای دیپلوئید فیبروبلاست اردک، سگ، خرگوش یا انسان کشت شدهاند، استفاده میشود.
هدف از این اقدام کاهش شدت بیماری در جامعه و کاهش احتمال تماس زنان باردار با ویروس است. همچنین به نظر میرسد که اهمیت بررسی سرولوژیک در زنان باردار بالغ بدون سابقه ایمنی سازی افراد حساس در حال افزایش است.
ویروسهای ضعیف شده واکسن را میتوان تا ۴ هفته بعد از تزریق در ترشحات تنفسی مشاهده کرد. اما احتمال انتقال آن به افراد سالم خیلی کم است. در خانوادههایی که بچهها واکسینه شدهاند، این مسئله برای زنان باردار پیش نمیآید. واکسن حدود ۹۵ درصد از افراد واکسینه شده را از نظر ایمنی پوشش میدهد، اما هنوز هم نیاز به بررسی در مورد ایمنی و مدت زمان اثر آن وجود دارد.
عوارض جانبی مانند تب، راش، ورم غدد، درد اعصاب یا درد مفاصل (رماتیسم) بندرت در کودکان واکسینه مشاهده میشود، اما در ۲۵ درصد زنان قبلاً واکسینه شده، درد و ورم مفاصل و اختلالات حسی ممکن است حتی رخ دهد. با استفاده از واکسنهایی که از کشت فیبروبلاستهای جنینی خرگوش یا انسان تهیه شدهاند، خطرات مذکور به ۲ تا ۹ درصد کاهش یافته است. واکسن سرخچه هرگز نباید به زنان باردار و یا زنانی که احتمال دارد تا دو ماه بعد از واکسیناسیون باردار شوند، تزریق گردد.
![]()
درمان بیماری سرخجه
کودکی که به بیماری سرخجه مبتلا میشود معمولاً درد خاصی احساس نمیکند و نیازی به بستری شدن ندارد. بهتر است در مدت بیماری در خانه بماند. مصرف آنتیبیوتیک نیز ضروری نیست، زیرا علت سرخجه یک ویروس است و آنتیبیوتیکها به ویروسها کمک نمیکنند. درمان بیماری سرخجه با تزریق یک واکسن ویروس زنده در سن ۱۵ ماهگی انجام میشود.
- واکسن سرخچه
واکسن موجود برای سرخچه از ویروس زنده و ضعیف شده تهیه شده است و بسیار مؤثر است. این واکسن نه تنها پادتن را در خون تولید میکند، بلکه در ترشحات بینی و حلق افرادی که واکسن میزنند هم اثر میگذارد. این اثر به اندازهای است که مانند بیماری سرخجه واقعی به نظر میرسد. واکسن سرخچه به شکل جداگانه یا به همراه واکسن سرخک و اوریون تزریق میشود و میتوان آن را بین ۱۲ تا ۱۵ ماهگی زیر پوست تزریق کرد. اما اگر بیماری در منطقه شایع باشد، میتوان در ۹ ماهگی نیز تزریق کرد. چون ویروس واکسن تحت تأثیر نور و گرما از بین میرود، باید قبل از استفاده در یخچال و دور از نور نگهداری شود و زیر پوست تزریق گردد. تحقیقات نشان میدهد که یک دوز واکسن سرخچه کافی بوده و در ۹۸ درصد موارد بعد از تزریق، پادتن ضد سرخچه در خون کودک ایجاد میشود. دوز دوم واکسن سرخچه همراه با سرخک و اوریون در سن ۴ تا ۶ سالگی توصیه میشود. برای کودکانی که دوز دوم را دریافت نکردهاند، میتوان آن را بین ۶ تا ۱۲ سالگی تزریق کرد.
- چه کسانی نباید واکسن سرخچه بزنند؟
واکسن سرخچه نباید به خانمهای باردار تزریق شود، زیرا ممکن است جنین را مبتلا کند. همچنین به کودکانی که دچار تب حاد عفونی هستند یا سیستم ایمنی آنها ضعیف است یا داروهایی مصرف میکنند که دفاع بدنشان را کاهش میدهد، نباید تجویز گردد. معمولاً بعد از تزریق واکسن سرخچه، عوارض خاصی بروز نمیکند، اما ممکن است باعث ایجاد جوش، بزرگ شدن غدد لنفاوی و درد مفاصل (به ویژه در دختران جوان) شود.
در موارد نادر، واکسن میتواند باعث بیحسی موقتی در دستها و بازوها که معمولاً طی شب و به مدت یک ساعت طول میکشد، یا درد مفاصل زانو و ورم مفصل شود که چند هفته ادامه خواهد داشت و سپس به خودی خود از بین میرود.
![]()
بیماری سرخچه و اهمیت آن در دوران بارداری
علائم بیماری سرخچه در دوران بارداری میتواند بسیار خفیف و گذرا باشد به طوری که مادر باردار متوجه آن نشود. اما اگر زنی که قبلاً به سرخچه مبتلا نشده باشد و در سه ماهه اول بارداری دچار این بیماری شود، ویروس سرخچه میتواند باعث به وجود آمدن مشکلات مختلف در جنین او شود.
چگونه یک زن باردار به سرخچه مبتلا میشود و جنین او دچار ناهنجاری میگردد؟
اگر زنی که قبلاً به سرخچه مبتلا نشده و واکسن هم نزده باشد، با کودکی یا فردی که به سرخچه مبتلا است، تماس داشته باشد، ویروس سرخچه از طریق بینی و حلق او وارد بدنش میشود و در بدنش تکثیر مییابد. سپس ویروس از طریق جفت به جنین منتقل میشود و او را مبتلا میسازد. سن بارداری هنگام ابتلا اهمیت زیادی دارد؛ اگر مادر در ۸ هفته اول بارداری به سرخچه مبتلا شود، ۵۰ تا ۸۰ درصد احتمال ابتلای جنین نیز وجود دارد.
در سه ماهه دوم بارداری این احتمال به ۱۰ تا ۲۰ درصد کاهش مییابد و در سه ماهه سوم بارداری احتمال ابتلا کمتر است. اگر جنین در سه ماهه اول بارداری به سرخچه مبتلا شود، به دلیل اینکه اعضای او در حال شکلگیریاند، این بیماری میتواند باعث ناهنجاریهای مختلفی در او شود. این نوزاد پس از تولد ممکن است مشکلاتی مانند ناهنجاریهای قلبی، ناهنجاریهای کبد، عارضههای چشمی (مثل آب مروارید و آب سیاه)، عارضههای گوش (کوری) و مشکلات خونی (مثل خونریزی زیر پوست) داشته باشد. همچنین ویروس میتواند به سیستم عصبی مرکزی آسیب برساند که میتواند منجر به عقبماندگی مغزی یا تشنج در نوزاد بعد از تولد شود.
اگر یک زن باردار با فردی که سرخچه دارد تماس پیدا کرد، چه کار باید بکند؟
تحقیقات در ایران نشان میدهد که تقریباً 90 درصد از دختران ایرانی پیش از ازدواج دچار سرخچه شدهاند و در خون آنها آنتیبادیهایی علیه این بیماری وجود دارد. اما به دلیل بهبود شرایط زندگی و بهداشت و همچنین تزریق واکسن سرخچه، ابتلا به این بیماری در کودکان کاهش یافته و در نتیجه، مصونیت دختران قبل از ازدواج کمتر شده است.
به همین خاطر، زنان باردار به تدریج بیشتر در معرض ابتلا به سرخچه قرار دارند. اگر یک خانم باردار در سه ماهه اول بارداریاش با فرد مبتلا به سرخچه تماس داشته باشد و از سابقه ابتلای خود به این بیماری اطلاعی نداشته باشد و همچنین واکسن سرخچه هم نزده باشد، باید فوراً و به صورت اورژانسی، آزمایش خون برای بررسی آنتیبادیهای سرخچه انجام شود. اگر در خون او آنتیبادی کافی وجود داشته باشد، جای نگرانی نیست. اما اگر آنتیبادی وجود نداشته باشد یا میزان آن کم باشد، احتمال ابتلا به سرخچه در او وجود دارد.
در چنین شرایطی، باید به او مقدار کافی آنتیگامماگلوبولین در مدت ۷ تا ۸ روز پس از تماس تزریق شود. با این حال، هنوز امکان ابتلای جنین به سرخچه وجود دارد.
در صورتی که تزریق گاماگلوبولین انجام نشود، این خانم باید تحت نظر پزشک باشد. اگر به طور بالینی دچار سرخچه شود یا اینکه در آزمایش خون مجددی که چهار تا شش هفته بعد از آن انجام میشود، میزان آنتیبادیهای سرخچه افزایش قابل توجهی پیدا کند، ممکن است ناهنجاریهایی برای جنین او به وجود بیاید. در این شرایط، میتوان به دوران بارداری او پایان داد.
![]()
گردآوری شده ی مجله اینترنتی رضیم
مرجان امینی