علائم و درمان بیماری عفونی هرپس سیمپلکس یا تبخال (2 نکته مهم)
“`html
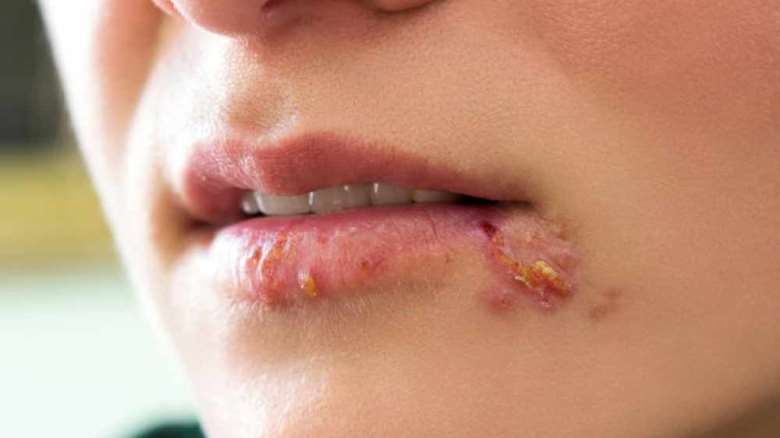
تاولهای ناشی از ویروس هرپس سیمپلکس بر لب.
ویروس هرپس سیمپلکس نوع 1 (HSV-1) از طریق بزاق آلوده منتقل میشود، در حالی که نوع 2 (HSV-2) بیشتر از طریق تماس جنسی منتقل میشود. این ویروس دارای DNA دو رشتهای به شکل خطی است و ساختار آن ۲۰ وجهی با پوشش چربی است. زمانی که پوست دچار خراش شود، ویروس میتواند به آن نفوذ کند. پوست سالم از ورود ویروس به بدن جلوگیری میکند. این ویروسها به سلولهای عصبی حمله کرده و ممکن است در آنها به خواب بروند و به حالت خفته درآیند.
زمانی که فرد تحت فشارهای روحی یا عاطفی قرار بگیرد، ویروس دوباره فعال میشود. این ویروس به وسیله آکسونهای عصبی به پوست برمیگردد، در آنجا تکثیر میشود و تبخال ایجاد میکند. ویروسهای هرپس سیمپلکس میتوانند بخشهای مختلف بدن را تحت تأثیر قرار دهند، از جمله ایجاد ضایعات در دهان و گلو، التهاب قرنیه و ملتحمه چشم (کراتوکونژکتیویت)، تَبخالهای پوستی و انسفالیتهرپس تناسلی که به عنوان یک بیماری مقاربتی شناخته میشود و ناشی از ویروسهای HSV-1 و HSV-2 است.
ویروس HSV نوعی است که هسته داخلی آن حاوی DNA دو رشتهای است و توسط یک غشاء گلیکوپروتئینی احاطه شده است. این ویروس بخشی از خانواده ویروسهای هرپس است و به دو نوع اصلی تقسیم میشود: HSV-1 و HSV-2. این دو نوع معمولاً از نظر سرولوژی، ایمونولوژی و بیوشیمیایی قابل شناسایی هستند. به طور کلی، HSV-1 معمولاً عامل ایجاد ضایعات دهانی- لبی بوده و HSV-2 بیشتر در نواحی تناسلی دیده میشود، اما در سالهای اخیر برای HSV-1 افزایش عفونتهای اولیه تناسلی گزارش شده است.
به عنوان مثال، در دانشگاههای آمریکا حدود 80% عفونتهای تناسلی مرتبط با HSV از نوع HSV-1 هستند که ممکن است به دلیل افزایش تماسهای جنسی دهانی و تناسلی بین جوانان باشد. این ویروس معمولاً از طریق غشاء مخاطی یا پوست وارد بدن میشود و در بیشتر موارد بدون علامت است. گاهی اوقات باعث ایجاد ضایعات وزیکولی میشود که در معاینه بالینی قابل تشخیص است.
پس از عفونت اولیه، HSV تکثیر یافته و به ناحیه عصبی عقب منتقل میشود، جایی که میتواند برای سالها به حالت خفته باقی بماند. اگرچه ضعف سیستم ایمنی میتواند باعث تکثیر ویروس شود، اما برخی افراد سالم نیز ممکن است دچار عود مکرر بیماری شوند. هنوز مشخص نیست که چه عواملی باعث میشود تا ویروس در افرادی که سالم هستند شروع به فعالیت کرده و عود کند.
انواع عفونت HSV
براساس تاریخچه بالینی، آزمایشات سرولوژی و شکلهای مختلف HSV، در حال حاضر سه نوع عفونت HSV تناسلی وجود دارد:
الف- عفونت اولیه: عفونت اولیه با HSV نوع 1 یا 2 که هیچ تماس قبلی با هیچیک از این ویروسها وجود ندارد.
ب- عفونت راجعه: فعال شدن مجدد ویروس که قبلاً به حالت خفته درآمده است.
ج- اولین باری که بیمار علائم بالینی را تجربه میکند با عفونتی که جدید نیست: به این معنا که علائم بالینی ناشی از عفونت HSV-1 یا HSV-2 است، در حالی که قبلاً بیمار با نوع دیگری از ویروس آلوده شده است. قبلاً تصور میشد که عفونت اولیه بین 20 تا 21 روز به طول میانجامد و در طی این دوره ضایعات از وزیکول به زخم و سپس به کراست تبدیل میشوند و علائمی مانند تب، بیحوصلگی، تورم غدد لنفاوی و مشکل در ادرار کردن ایجاد میشود.
امروزه تحقیقات نشان دادهاند که اکثر افرادی که سابقه ابتلا به عفونت HSV-2 دارند، هرگز دچار علائم بالینی نمیشوند و همچنین نشان میدهد که اولین باری که علائم شدید بروز میکند، معمولاً اولین نامگذاری عفونت نیست. به طور کلی، عفونتهای راجعه معمولاً بین دو تا هفت روز ادامه دارد و ویروس فعال ممکن است از روز اول تا پنجم وجود داشته باشد.
نکته مهم این است که بیماران با سابقه آلودگی به HSV ممکن است بدون هیچ علامتی نیز قادر به ریزش فعال ویروس باشند. مطالعات اخیر نشان دادهاند که 40% موارد جدید ابتلا به HSV-2 و 3/2 موارد جدید ابتلا به HSV-1 دچار علائم بالینی میشوند و جالب است که بدانیم در بین بزرگسالان جنسی فعال، شیوع ابتلا به HSV-1 ناحیه تناسلی مشابه شیوع ابتلا به HSV-1 در ناحیه لبی دهانی است.
جهت تشخیص نوع 2 و HSV-1 تستهای
“““html
در آزمایشگاهها تستهای سرولوژیکی مختلفی وجود دارد، اما فقط چند مورد از آنها مورد تأیید FDA هستند که عبارتند از:
1. تست ELISA IgG برای هرپس سیمپلکس نوع 1 و 2 (Herpe Select 1 and 2 ELISA IgG)
2. تست ایمونوبلات IgG برای هرپس سیمپلکس نوع 1 و 2 (Herpe Select 1 and 2 Immunoblot IgG)
3. تست ELISA برای HSV-1 و 2 (Captia HSV-1 and 2 ELISA)
4. تست سریع Biokit HSV-2 (تست پیشین به نام pockit test)
5. تست Sure Vue HSV-2
این تستها برای تشخیص HSV-2 حساسیت و اختصاصی بودن 93% تا 99% دارند. همچنین باید گفت که 70 تا 85% کسانی که آنتیبادی علیه HSV-2 دارند، از نظر بالینی بدون علامت هستند.
در ایالات متحده، شیوع این بیماری در خانمهای باردار بین 0.1% تا 4% گزارش شده و به نظر نمیرسد بارداری موجب افزایش احتمال ابتلا یا شدت عفونت هرپس تناسلی شود. برخی تحقیقات نشان دادهاند که ابتلا به عفونت هرپس در اوایل بارداری احتمال سقط جنین را سه برابر میکند. همچنین، نوزادانی که به هرپس نوزادی مبتلا میشوند، احتمالاً دچار زایمان زودرس بیشتری هستند. اما در مطالعهای که بر روی 94 خانم باردار با تست مثبت HSV-1 یا HSV-2 و 6009 خانم باردار سرونگاتیو انجام شد، تفاوتی در وزن زمان تولد، موارد سقط جنین و مرگ نوزادی مشاهده نشد.
انتقال ویروس در دوران بارداری از طریق جفت که منجر به بیماری مادرزادی در جنین شود بسیار نادر است. در یک مطالعه، از 13 مورد گزارش شده، 31% به مرگ جنینی و سایرین نیز به مشکلات عصبی دچار شدهاند. نکته مهمی که نیاز به توجه دارد هرپس نوزادی است زیرا بسیاری از نوزادان مبتلا قابل شناسایی نیستند. آمار نشان میدهد که 50% نوزادانی که تست مثبت دارند، علائم واضحی روی پوست یا غشاء مخاطی ندارند.
در ایالات متحده سالانه بین 700 تا 1000 مورد هرپس نوزادی شناسایی میشود و شیوع آن 1 در 3500 تا 1 در 5000 است. معمولاً هرپس نوزادی در زمان زایمان واژینال و در اثر تماس نوزاد با ناحیه تناسلی آلوده مادر رخ میدهد. البته در زایمان سزارین نیز ممکن است نوزاد به هرپس نوزادی مبتلا شود. همچنین برخی نوزادان ممکن است عفونت را از طریق محیط بیمارستان دریافت کنند.
علائم بالینی ویروس هرپس سیمپلکس
ویروس هرپس سیمپلکس (HSV) خود را به صورت سه نوع سندرم نشان میدهد:
سندرم عفونت اولیه حقیقی
در این حالت، علائم خاص تری مانند ضایعات متعدد دردناک که از وزیکول به زخم تبدیل میشوند و همچنین تورم غدد لنفاوی، تب، بیحالی، درد عضلانی، سردرد و تهوع بروز میکند. در بزرگسالان سالم، این بیماری معمولاً خود به خود خوب میشود، اما درصدی از این افراد ممکن است دچار مشکلاتی مانند ذاتالریه، هپاتیت یا آنسفالوپاتی شوند.
سندرم عفونت راجعه
عفونت راجعه معمولاً بیشتر از HSV-1 در HSV-2 رخ میدهد. در حملات بعدی، علائم کلینیکی مشابه عفونت اولیه وجود دارد. قبل از بروز ضایعات، علائمی مانند بیحسی، خارش و درد رخ میدهد که معمولاً برای دو روز ادامه دارد.
به طور کلی، علائم در عفونت راجعه معمولاً خفیف تر و دوره ظهور آن نیمی از عفونت اولیه است. همچنین علائم سیستمیک معمولاً وجود ندارد و مدت زمان ریزش ویروس هم کوتاهتر است (بین 3 تا 5 روز). تقریباً 50% موارد عود بیماری در شش ماه اول پس از عفونت اولیه رخ میدهد. اما میزان بروز عفونت راجعه به نوع عفونت بستگی دارد؛ به طوری که در سال اول پس از حمله اولیه، 80% از بیماران مبتلا به HSV-2 و 55% از مبتلایان به HSV-1 دچار عود میشوند.
چند نکته در مورد کشت ویروس
- در حمله اول معمولاً احتمال مثبت شدن کشت بیشتر است. در بیماریهای راجعه، احتمال مثبت شدن کشت از وزیکول و پوسچول بیشتر از ضایعات زخم مانند و کراست است.
- احتمال مثبت شدن کشت در مراحل اولیه بیشتر از مراحل بعدی است.
احتمال مثبت شدن کشت در موارد زیر بیشتر است:
الف) در حمله اول نسبت به حملههای بعدی
ب) در مراحل اولیه نسبت به مراحل پیشرفته (در 72 ساعت اول) و در مرحله وزیکول و پوسچول نسبت به ضایعات زخمی و کراست. در 10% موارد از خانمهایی که کشت مثبت HSV دارند، ضایعات غیرطبیعی مانند فیشر، فرونکل، خراش یا اریتم غیر اختصاصی ولو دیده میشود.
در تست پاپانیکلا، وجود اینکلوژنهای داخل هستهای و سلولهای غولپیکر با هستههای متعدد مشخصه عفونت HSV میباشد، اما حساسیت این تست تنها 50% است.
“““html
آنتیبادیهای مونو نوکلئال و تست ELISA دارای حساسیت متوسطی هستند. اما امروزه با پیشرفتهای علم و تکنولوژی در زمینه بیولوژی مولکولی و سرولوژی، تشخیص ویروس هرپس ساده (HSV) بهبود یافته است. یکی از این روشها، PCR است که 5 تا 3 برابر حساستر از کشت ویروس برای شناسایی HSV میباشد. البته PCR هنوز از سوی FDA تایید نشده است.
هرپس نوزادی ممکن است فقط به شکل مشکلات پوستی ظاهر شود یا حتی بدون نشانههای پوستی باشد. معمولاً نشانههای این بیماری در پایان هفته اول زندگی یا بعد از آن بروز میکند و میتواند به شکل ضایعات پوستی، سرفه، آبی شدن لبها، سرعت بالای تنفس، مشکل در تنفس، زردی، تشنج یا اختلال در لخته شدن خون خود را نشان دهد.
درمان ویروس هرپس سیمپلکس
در اوایل دهه 1980، اولین داروی مؤثر برای درمان ویروس هرپس به نام آسیکلوویر به بازار آمد. این دارو با فعالیت آنزیم تیمیدین کیناز که مختص ویروس است، تداخل میکند. آسیکلوویر به سلولهای آلوده وارد شده و به فرم فعال خود به نام تریفسفات آسیکلوویر تبدیل میشود. این دارو در سلولهای سالم تجمع نمییابد و بنابراین خطر کمتری دارد. فرم فعال دارو با آنزیم پلیمراز DNA ویروس رقابت میکند و از تشکیل DNA ویروس جلوگیری میکند و به همین دلیل برای سلولهای آلوده به HSV ایمن است.
این دارو به صورتهای مختلفی در دسترس است: تزریق وریدی، کپسول خوراکی و محلول خوراکی. معمولاً نوع موضعی چندان طرفدار ندارد. فرم وریدی آسیکلوویر برای درمان هرپس ژنیتال شدید تجویز میشود (mg/kg5 هر هشت ساعت برای پنج روز). تزریق وریدی این دارو زمان بهبود را سریعتر میکند و مدت علائم و ریزش ویروس را کاهش میدهد.
تجویز کپسولهای خوراکی آسیکلوویر در موارد زیر مورد استفاده قرار میگیرد.
درمان هرپس تناسلی اولیه، درمان عفونتهای مکرر شدید، و کنترل عفونتهای مکرر. در یک مطالعه دو سوکور (double-blind) بر روی افراد مبتلا به عفونت اولیه هرپس، تجویز خوراکی این دارو زمان بیماری را کوتاه کرده و شدت بیماری را کاهش داد و هیچ عارضهای نداشت، اما میزان عود در این گروه مشابه گروه کنترل بود.
برای بیماران با عفونتهای مکرر و شدید، تجویز خوراکی آسیکلوویر با دوز mg200 پنج بار در روز به مدت پنج روز نسبت به پلاسبو، طول درمان را به یک تا پنج روز کاهش میدهد. بهتر است بیمار با شروع اولین علایم عود، دارو را مصرف کند.
میتوان بهجای mg200 پنج نوبت در روز، mg400 سه بار در روز تجویز نمود. در یک مطالعه، روی بیمارانی که بیشتر از شش بار در سال عفونت مکرر داشتند، تجویز mg200 سه بار در روز یا mg400 دو بار در روز به مدت شش ماه تعداد عودها را به طور قابل توجهی کاهش داد، اما بعد از قطع دارو میزان عود شبیه گروه پلاسبو بود.
تحقیقات نشان داده است که مصرف mg400 دو بار در روز حتی تا پنج سال نیز بدون عارضه میباشد. در 20% موارد پس از قطع دارو، بیماری هرگز عود نکرده و به طور کلی فراوانی عود کاهش یافته است و فقط 3% نیاز به دوز بالاتر برای کنترل عود بیماری داشتند. همچنین استفاده طولانی مدت از آسیکلوویر تا شش سال در افراد عادی منجر به مقاومت نشده است. در حال حاضر CDC و سایر مراجع معتبر پیشنهاد میکنند که استفاده از آسیکلوویر به عنوان درمان سرکوبکننده ویروس (نه درمان قطعی) به صورت دورهای انجام شود.
برای مثال پس از یک سال مصرف، دارو قطع میشود تا وضعیت بیمار دوباره بررسی شود، چون در برخی افراد حتی بعد از قطع دارو عود بیماری به شدت کاهش مییابد. البته برخی بیماران که از ایمن بودن دارو مطلع هستند، تمایل دارند که مصرف دارو را پس از یک سال قطع نکنند. در این صورت، اگر بیمار تمایل به ادامه مصرف دارو بیش از یک سال دارد، پس از مشاوره و ارائه اطلاعات لازم، میتوان اجازه ادامه درمان را داد.
نکته مهم این است که حتی در حین مصرف آسیکلوویر به عنوان درمان سرکوبکننده ویروس و در حالی که بیمار هیچ علائم بالینی ندارد، احتمال ریزش ویروس وجود دارد و ممکن است انتقال جنینی آن نیز امکانپذیر باشد.
والاسیکلوویر و فامسیکلوویر
این دو داروی ضد ویروس به صورت خوراکی و مشابه نوکلئوزیدها برای درمان HSV و ویروس واریسلا زوستر (VZV) استفاده میشوند. والاسیکلوویر (Valtrex) یک پیش داروی والین استر آسیکلوویر میباشد. فامسیکلوویر (Famvir) هم یک پیش داروی پنسیکلوویر است. هر دو دارو به شکل فعال با تداخل در سنتز DNA از تکثیر ویروس جلوگیری میکنند. این کار باعث مهار آنزیم تیمیدین کیناز که برای سنتز DNA ضروری است، میشود. هیچکدام از این دو دارو بر روی مرحله نهفته HSV تاثیر ندارند.
“““html
داروی آسیکلوویر روی ویروس زونا (VZV) تأثیر ندارد. آسیکلوویر در آزمایشهای آزمایشگاهی از خود عملکرد مشابهی نسبت به ویروس هرپس ساده (HSV) و ویروس زونا نشان میدهد، اما داروهای والاسیکلوویر و فامسیکلوویر مزایای بیشتری دارند. این دو دارو وقتی به صورت خوراکی مصرف شوند، بهتر در بدن جذب میشوند و اثر طولانیتری دارند. همان طور که در بخش اول ذکر شده است:
CDC 2006، والاسیکلوویر و فامسیکلوویر را به اندازه آسیکلوویر مؤثر میداند و این سه دارو را برای درمان اولین حمله هرپس، حملات تکراری و همچنین برای جلوگیری از فعال شدن ویروس در افرادی که بیش از شش بار در سال به این بیماری دچار میشوند، تأیید کرده است. همچنین CDC پیشنهاد میکند بعد از یک سال مصرف دارو، وضعیت بیمار دوباره بررسی شود و استفاده از آسیکلوویر به مدت شش سال و دو داروی دیگر به مدت یک سال بیخطر اعلام شده است.
در افراد مبتلا به هرپس که بیشتر از 10 بار در سال به این بیماری دچار میشوند، دوز mg500 والاسیکلوویر اثر بهتری نسبت به دوزهای دیگر دارد. در جدول بالا، چهار رژیم درمانی پیشنهاد شده است و به دلیل نیاز به استفاده طولانیمدت از دارو، بهتر است که انتخاب رژیم درمانی با مشاوره بیمار انجام شود. به طور کلی، هر یک از چهار روش که انتخاب شود، بیمار باید بداند که در زمانی که هیچ علامتی از بیماری وجود ندارد، ویروس همچنان میتواند منتقل شود. به همین دلیل، شریک زندگی بیمار باید از وجود این بیماری آگاه باشد و از روشهای پیشگیری مناسبی استفاده کند.
1: رژیم دارویی علیه هرپس طبق توصیه مرکز کنترل و پیشگیری بیماری CDC 2006
اولین حمله بالینی هرپس:
- آسیکلوویر mg400 خوراکی سه بار در روز به مدت 10 تا 7 روز
- یا آسیکلوویر mg200 خوراکی پنج بار در روز به مدت 10 تا 7 روز
- یا فامسیکلوویر mg250 خوراکی سه بار در روز به مدت 10 تا 7 روز
- یا والاسیکلوویر mg500 خوراکی دو بار در روز به مدت 10 تا 7 روز
عفونت راجعه ویروس:
- آسیکلوویر mg400 خوراکی سه بار در روز به مدت پنج روز
- یا آسیکلوویر mg800 خوراکی سه بار در روز به مدت دو روز
- یا آسیکلوویر mg800 خوراکی دو بار در روز به مدت پنج روز
- یا فامسیکلوویر mg125 خوراکی دو بار در روز به مدت پنج روز
- یا فامسیکلوویر mg1000 خوراکی دو بار در روز به مدت یک روز
درمان پیشگیری روزانه:
- آسیکلوویر mg400 خوراکی دو بار در روز
- یا فامسیکلوویر mg250 خوراکی دو بار در روز
- یا والاسیکلوویر mg500 خوراکی یک بار در روز
- یا والاسیکلوویر mg1000 خوراکی یک بار در روز
2: رژیم درمانی CDC 2006 برای هرپس ژنیتال در افراد مبتلا به HIV
درمان پیشگیری روزانه:
- آسیکلوویر mg800-400 خوراکی 3-2 بار در روز
- یا فامسیکلوویر mg500 خوراکی دو بار در روز
- یا والاسیکلوویر mg500 خوراکی دو بار در روز
درمان در هنگام بیماری:
- آسیکلوویر mg400 خوراکی سه بار در روز به مدت 10 تا 5 روز
- یا فامسیکلوویر mg500 خوراکی دو بار در روز به مدت 10 تا 5 روز
- یا والاسیکلوویر mg1000 خوراکی دو بار در روز به مدت 10 تا 5 روز
عفونت همزمان هرپس و HIV
در بیمارانی که سیستم ایمنی ضعیفی دارند، حملات هرپس ژنیتال و پریآنال به شدت و به مدت طولانی اتفاق میافتند. برای این بیماران، تجویز داروی خوراکی ضد ویروسی به صورت متناوب یا به شکل پیشگیری روزانه توصیه میشود. تجربیات بالینی نشان میدهد که افزایش دوز دارو در این افراد میتواند مفید باشد، هرچند هنوز این موضوع در حال بررسی است. درمان باید تا زمانی که علائم بیماری وجود دارد ادامه یابد. والاسیکلوویر، آسیکلوویر و فامسیکلوویر گزینههای مناسبی برای این بیماران هستند.
در شرایط جدی، آسیکلوویر وریدی با دوز 5 تا 10 میلیگرم به ازای هر کیلوگرم وزن بدن توصیه میشود. اگر با وجود مصرف آسیکلوویر علائم همچنان ادامه داشته باشد، ممکن است مقاومتی به دارو وجود داشته باشد که در این صورت…
“`
مقاومت به داروهای والاسیکلوویر و فامسیکلوویر ممکن است پیش بیاید. در این وضعیتها، پزشکان معمولاً داروی Foscarnet به میزان 40 میلیگرم به ازای هر کیلوگرم وزن بدن، هر هشت ساعت به صورت وریدی تجویز میکنند تا علائم بیماری کاهش یابد. همچنین، استفاده از داروی موضعی Cidofovir با غلظت 1% به مدت پنج روز نیز میتواند مفید باشد. در اینجا، رژیمهای دارویی دورهای برای درمان هرپس ژنیتالیا که برای افرادی که به HIV مبتلا هستند، پیشنهاد شده است به تصویر کشیده میشود.
درمانهای حمایتی
زیرا بیشتر مراحل بیماری فقط چند روز طول میکشد و علائم آن خفیف است، میتوان در برخی موارد بیمارانی را بدون استفاده از داروهای ضد ویروسی مدیریت کرد. در این موارد، روشهایی مثل نشستن در آب گرم، استفاده از بیحسکنندههای موضعی، سشوار خشک و داروهای ضد قارچی میتواند به کاهش علائم کمک کند.
واکسیناسیون علیه هرپس
در حال حاضر، هیچ واکسن مؤثری برای این بیماری وجود ندارد. در دو مطالعه بالینی جدید که استفاده از واکسنهای گلیکوپروتئینی علیه HSV-2 (هرپس ژنیتال) را بررسی کردند، هیچ تفاوت قابل توجهی در میزان ابتلا به عفونت جدید بین گروههای دریافتکننده واکسن و گروه کنترل مشاهده نشد. اگرچه افرادی که واکسینه شده بودند، سطح بالایی از آنتیبادیهای خنثیکننده HSV-2 داشتند، اما واکسن نتوانست علائم بالینی آنها را بهبود بخشد. این ناکامی نشان میدهد که برای حفاظت مؤثر در برابر ویروس، افزایش آنتیبادیهای خنثیکننده کافی نیست و نیاز به ایمنی بیشتری داریم.