علت ایجاد عارضه درماتیت آتوپیک چیست؟ (2 نکته مهم)
“`html
علت درماتیت آتوپیک چیست؟
درماتیت آتوپیک یک بیماری پوستی طولانیمدت است که باعث خشکی و خارش پوست میشود. این بیماری معمولاً اگزما نامیده میشود، و به یک دسته بزرگتر از مشکلات پوستی اشاره دارد.
درماتیت به معنی مشکل پوستی است و آتوپیک به بیماریهایی اشاره میکند که به دلیل واکنشهای آلرژیک به وجود میآیند. درماتیت آتوپیک جزء بیماریهای مرتبط با تب یونجه و آسم نیز محسوب میشود.
این بیماری بیشتر در نوزادان و کودکان کوچک دیده میشود و معمولاً در سال اول زندگی علائم آن ظاهر میشود.
علامتهای درماتیت آتوپیک ممکن است تا دوران نوجوانی یا بزرگسالی ادامه پیدا کند. با این حال، به ندرت در بزرگسالی شروع میشود. این بیماری مسری نیست، اما ممکن است ارثی باشد و با ژنتیک مرتبط باشد. درماتیت آتوپیک همچنین با بیماریهای آسم و آلرژی ارتباط دارد.
هدف از درمان این بیماری کاهش التهاب، آرام کردن خارش و جلوگیری از عفونت است. مراقبت مناسب از پوست و استفاده از داروها برای کنترل خارش و عفونت میتواند بسیار موثر باشد. درماتیت آتوپیک معمولاً اگزما هم نامیده میشود.
دلیل دقیق این بیماری هنوز مشخص نیست، اما پزشکان معتقدند که وراثتی است و ممکن است به دلیل تغییراتی در پروتئینهای پوست روی دهد.
عوامل مختلفی میتوانند درماتیت آتوپیک را بدتر کنند، مانند استرس، دماهای خیلی بالا یا پایین، هوای خشک، برخی نوع پارچهها یا مواد شوینده.
علائم درماتیت آتوپیک چیست؟
قسمتی از بدن که درماتیت آتوپیک را تحت تاثیر قرار میدهد ممکن است با گذشت زمان تغییر کند. در نوزادان، معمولاً علائم روی صورت و قسمتهای بیرونی آرنج و زانوها دیده میشود. در کودکان بزرگتر و بزرگسالان، این علائم بیشتر در دستان، پاها، بازوها، و پشت زانوها و آرنجها ظاهر میشود.
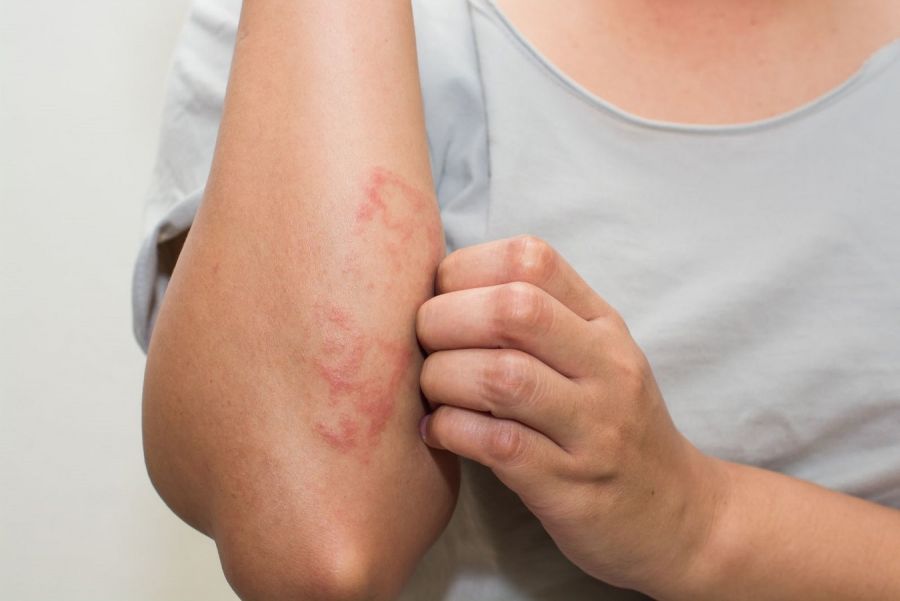
علائم این بیماری برای هر فرد ممکن است کمی متفاوت باشد. با این حال علائم رایج شامل موارد زیر است:
- تکههای خشکی بر روی پوست
- تاولهای کوچک که باز میشوند و مایع ترشح میکنند
- قرمزی و ورم پوست
- ضخیم شدن پوست (در صورت مزمن شدن اگزما)
- علائم خراشیدگی روی پوست
خارش و مالش زیاد ممکن است به پارگی پوست و عفونت منجر شود. علائم درماتیت آتوپیک ممکن است شبیه به سایر بیماریهای پوستی باشند. بنابراین برای تشخیص دقیق، بهتر است با یک متخصص پوست مشورت کنید.
درماتیت آتوپیک چگونه تشخیص داده میشود؟
پزشکان برای تشخیص این بیماری، از شما درباره وجود آلرژی یا آسم سوالاتی میپرسند. همچنین، ممکن است در مورد سوابق خانوادگی درماتیت، آلرژی، یا آسم سوال کنند.
متخصص پوست یا پزشک عمومی معمولاً میتوانند با معاینه پوست تشخیص دهند که آیا شما درماتیت آتوپیک دارید یا خیر. اما در بعضی موارد، ممکن است نیاز به آزمایش پوستی برای شناسایی آلرژن وجود داشته باشد.
در این آزمایش، مقدار کمی از ماده آلرژیزا روی پوست گذاشته میشود تا واکنش آن بررسی شود. همچنین ممکن است بیوپسی پوست (نمونهبرداری) برای رد سایر علل بثورات انجام شود.
چگونه درماتیت آتوپیک درمان میشود؟
عواملی مانند سن، وضعیت سلامت و تاریخچه پزشکی بیمار به پزشک کمک میکند تا مناسبترین درمان را برای او انتخاب کند. هیچ درمان قطعی برای درماتیت آتوپیک وجود ندارد، اما اهداف درمانی شامل موارد زیر است:
- کاهش خارش و التهاب پوست
- حفظ رطوبت پوست
- جلوگیری از عفونت
در موارد شدید، پزشک ممکن است داروهایی تجویز کند. درمانهای زیر برای درماتیت آتوپیک مورد استفاده قرار میگیرند:
آنتی هیستامینها
این داروها به صورت خوراکی مصرف میشوند و ممکن است در کاهش خارش موثر باشند. برخی از این داروها شامل:
- دیفن هیدرامین
- هیدروکسی زین
این داروها ممکن است باعث خوابآلودگی شوند، اما نوع جدیدتری از آنتی هیستامینها وجود دارد که باعث خوابآلودگی نمیشود.
کرم استروئیدی
این دارو به صورت موضعی روی پوست زده میشود تا به کاهش التهاب، خارش و ورم کمک کند. استروئیدها…
“““html
در دسترس بودن داروهای موضعی بسیار زیاد است. اگر از این داروها به طور مکرر استفاده کنید، ممکن است مشکلاتی مانند نازک شدن یا تغییر رنگ پوست پیش بیاید.
کورتیکواستروئیدهای سیستمیک
این داروها به کاهش التهاب کمک میکنند و میتوانند خارش را آرام کنند. آنها برای مواقعی که اگزما شدید است، تجویز میشوند. این داروها میتوانند به صورت قرص، مایع یا تزریقی استفاده شوند.
استفاده طولانیمدت از این استروئیدها میتواند باعث بروز عوارض جدی شود. بنابراین بهتر است فقط در مواقع شدید و به مدت کوتاهی از آنها استفاده کنید.
آنتی بیوتیکهای خوراکی
این داروها باکتریهایی که باعث عفونت میشوند را از بین میبرند. اگر پوست آسیبدیده را بخارید، ممکن است باکتریها وارد پوست شوند و سبب عفونت گردند. همیشه آنتیبیوتیکها را به همان صورتی که پزشک تجویز کرده، مصرف کنید و دوره درمان را کامل کنید.
سیکلوسپورین خوراکی
این دارو سالهاست برای درمان درماتیت آتوپیکی که به دیگر درمانها جواب نمیدهد، استفاده میشود. قبلاً از آن برای جلوگیری از رد عضو بعد از پیوند استفاده میشد. سیکلوسپورین سیستم ایمنی بدن را سرکوب میکند تا از فعالیت بیش از حد آن جلوگیری کند.
این کار به جلوگیری از بروز زخم کمک میکند. سیکلوسپورین به صورت کپسول یا مایع در دسترس است و عوارض جانبی زیادی دارد؛ بنابراین باید با احتیاط از آن استفاده شود.
فتوتراپی
دو نوع نور درمانی برای درمان درماتیت آتوپیک وجود دارد: درمان با نور ماوراء بنفش (UV) و PUVA (نور درمانی شیمیایی). در این نوع درمان، نور UV با طول موج خاص به سیستم ایمنی بدن هدف قرار میدهد.
این درمان کمک میکند که پاسخهایی که باعث التهاب میشوند، متوقف شوند. فتوتراپی ممکن است با دیگر درمانها ترکیب شود. قبل از استفاده حتماً از خطرات و مزایای آن آگاه شوید.
سرکوبکنندههای موضعی سیستم ایمنی
این داروها که به مهارکنندههای موضعی کالسینورین نیز معروف هستند، روی پوست مالیده میشوند تا واکنش سیستم ایمنی را تغییر دهند.
متوترکسات
این دارو یکی از داروهای سرکوبکننده سیستم ایمنی است و میتواند برای درمان درماتیت آتوپیک در درازمدت استفاده شود. اما توجه داشته باشید که این دارو ممکن است به کبد آسیب برساند.
کرم مرطوبکننده
استفاده از کرم مرطوبکننده قوی میتواند رطوبت از دست رفته را به پوست برگرداند.
عوارض ناشی از این نوع درماتیت چیست؟
عوارض درماتیت آتوپیک عبارتاند از:
- خشکی پوست که آن را به راحتی تحریکپذیر میکند
- عفونت پوست
- مشکلات چشمی مانند درماتیت پلک یا آب مروارید
- ایجاد مشکل در روابط شخصی یا کاری
آیا میتوان از درماتیت آتوپیک جلوگیری کرد؟
چون علت درماتیت آتوپیک مشخص نیست، هیچ راهی برای جلوگیری از آن وجود ندارد. اما دوری از محرکها میتواند احتمال بروز زخمها را کاهش دهد.
زندگی با درماتیت آتوپیک
مراحل زیر میتواند به مدیریت درماتیت آتوپیک کمک کند:
- اجتناب از محرکها
- دوری از دوش گرفتن یا حمام با آب گرم
- مراقبتهای پوستی
- پیشگیری از عفونت
- دوری از صابونهای قوی (از پزشک خود برای انتخاب صابون مناسب کمک بگیرید)
- دوری از پوشیدن لباسهایی که باعث تعریق میشوند و ممکن است درماتیت آتوپیک را تشدید کند.
- استفاده از مرطوبکننده حداقل یک بار در روز (از پزشک بخواهید مرطوبکننده مناسب برای پوستتان را تجویز کند)
- پیشگیری از خاراندن و خراشیدن پوست
- کاهش استرس
- تغییر در سبک زندگی به گونهای که از تماس با محرکها جلوگیری کند
- اجتناب از محصولات پوستی با رایحه و رنگ
چه زمانی باید به پزشک مراجعه کنیم؟
اگر نشانههایتان بدتر شدند و علائم جدیدی مشاهده کردید، حتماً این موضوع را با پزشک متخصص پوست در میان بگذارید.
همچنین بخوانید:
سایت رضیم
“`