آفت دهان و راه های درمان موثر (2 نکته مهم)
“`html
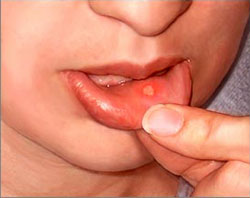
زخمهای عود کننده و دردناک در داخل دهان را آفت مینامند. انواع مختلفی از زخمهای آفتی وجود دارد که شامل انواع بزرگ، کوچک و تبخالی میشود. شایعترین نوع، آفت کوچکی است که معمولاً بین ۱ تا ۵ عدد و به قطر کمتر از یک سانتیمتر و معمولاً ۳ تا ۵ میلیمتر اندازه دارد.
این زخمها عموماً گرد یا بیضی شکل هستند و رنگی زرد-خاکستری با حاشیهای قرمز و کمی برجسته دارند. بیشتر اوقات، قسمتهای جلوتر دهان مانند پشت لبها، داخل گونهها، کف دهان و زیر و طرفین زبان تحت تاثیر قرار میگیرند. کمتر پیش میآید که آفت به کام، حلق، لثه یا روی زبان آسیب بزند.
بیشتر افراد زیر ۴۰ سال حداقل یک یا چند بار به آفت مبتلا شدهاند و بیشترین شیوع آن در دهه دوم زندگی دیده میشود. زنان بیشتر از مردان به این زخمها دچار میشوند. زخمهای آفتی معمولاً دردناک هستند و در هنگام خوردن غذا یا نوشیدن مایعات تحریککننده (مانند ترشی و ادویهدار) درد آن بدتر میشود. به ویژه اگر زخم زبان باشد، صحبت کردن هم میتواند دشوار شود.
افرادی که به طور مکرر آفت میزنند، معمولاً قبل از بروز زخم، حس سوزش و یا سوزنسوزن شدن در محل دارند (تقریباً ۲۴ ساعت قبل از زخم). زخم به سرعت بروز میکند و معمولاً بعد از ۷ تا ۱۰ روز به طور خودبهخود بهبود مییابد و اثری از خود به جا نمیگذارد. بهبودی ممکن است همزمان نباشد و معمولاً بعد از بهبودی تا چند هفته (گاهی ۳ تا ۴ هفته) زخم جدیدی به وجود نمیآید. اما در افرادی با حساسیت بالا، ممکن است در حالی که زخمهای قبلی هنوز خوب نشده، زخمهای جدیدی در دهان ایجاد شود (معمولاً در مکانهای دیگر).
آفت دهان و روشهای درمان
چرا آفت کوچک ایجاد میشود؟
به دلیل شباهت این زخمها به زخمهای تبخالی و وجود احتمال عود آنها، قبلاً تصور میکردند که ممکن است ویروسی باشند. اما با آزمایش و مشاهده نوع خاصی از میکروبها در این زخمها، احتمال میکروبی بودن آنها بیشتر شد. اما مشخص شد که این میکروبها در زخمهای دیگر یا حتی در بافتهای سالم دهان نیز دیده میشوند. امروزه بر این باورند که آفت جزء اختلالات سیستم ایمنی بدن است؛ یعنی سیستم ایمنی بدن به اشتباه به ناحیهای از مخاط دهان حمله کرده و آن را زخمی میکند، که معمولاً خودبهخود بهبود مییابد.
گاهی اوقات بیماران بعد از مراجعه به دندانپزشک دچار آفت میشوند. آیا میتوان با اطمینان گفت که:
“از وسایل غیر استریل استفاده شده است”؟
خیر، همانطور که گفته شد، عامل بروز آفت هیچگونه میکروب یا ویروسی نیست. عواملی وجود دارند که به ایجاد آفت کمک میکنند، مثل استرس یا فشار ناشی از تماس با ابزار دندانپزشکی و کشیده شدن گونه یا زبان.
علل ایجاد آفت چه هستند؟
اصلیترین عامل، استرس و فشار روحی است. در دانشآموزان و دانشجویان در زمان امتحانات شیوع آفت بیشتر است و همچنین بسیاری از بیماران از درمانهای دندانپزشکی ترس و استرس دارند. همچنین اختلالات هورمونی هم نقش دارند؛ مانند زمانی که خانمها ۳ تا ۵ روز قبل از قاعدگی دچار آفت میشوند. در دوران بارداری معمولاً زخمهای آفتی مشاهده نمیشود. این زخمها در افراد حساس و آلرژیک بیشتر بروز میکند.
برخی از مواد غذایی مانند گردو، فندق، پسته، پنیر و بادنجان نیز احتمال بروز آفت را افزایش میدهند. کمبود آهن، اسید فولیک و ویتامین B2 نیز میتواند به ایجاد آفت کمک کند.
![]()
درمان آفت چگونه است؟
آفت بهطور طبیعی بهبود مییابد و معمولاً نیازی به درمان خاصی ندارد. اگر درمانی لازم باشد، بیشتر به منظور تسکین علائم خواهد بود. از جمله:
۱ – کاهش درد و بهبود کیفیت زندگی بیمار…
“““html
درد و التهاب و استرس
۲ – برای جلوگیری از بروز عفونتهای ثانویه پیشنهاد میشود که افرادی که به طور مکرر و زیاد آفت میزنند یا آفتهای بزرگتری دارند که مدت طولانی برای بهبود نیاز دارند، تحت معاینات و آزمایشهای کاملتری قرار گیرند تا عامل و بیماریهای زمینهساز شناسایی شوند.
آفت عود کننده دهانی چیست؟
به طور کلی زخمهای آفتی به چهار گروه تقسیم میشوند:
۱- زخم آفتی کوچک (minor) که رایجترین نوع است و در حدود ۸۰ درصد از بیماران دیده میشود. این نوع آفت بهطور مکرر عود میکند و ما بیشتر درباره همین نوع صحبت خواهیم کرد.
۲- زخم آفتی بزرگ (major) که کمتر از ۱۰ درصد از بیماران را شامل میشود و اندازه آن ممکن است به چند سانتیمتر برسد.
۳- زخم آفتی تبخالی شکل (Herpetiform) که حدود ۱۰ درصد از بیماران را تحت تأثیر قرار میدهد.
۴- زخمهای وابسته به سندرمها، مانند علایم سندرم بهجت یا سندرم رایتر.
زخم آفتی کوچک (minor) شایعترین و احتمالاً دردناکترین بیماری در دهان انسان است که به صورت زخمهای عود کننده و دردناک بروز میکند. بر اساس مطالعات مختلف، شیوع آن بین ۲۰ تا ۵۰ درصد در جمعیت گزارش شده است و معمولاً در سنین ۱۰ تا ۴۰ سالگی مشاهده میشود. جالب است بدانید که در تحقیقی در شهر اصفهان، شیوع این بیماری ۱.۲۱ درصد و بالاترین میزان شیوع آن در سنین ۲۵ تا ۳۰ سالگی بوده است. این زخمها بیشتر در زنان و در افرادی که وضعیت اقتصادی-اجتماعی بهتری دارند، بیشتر دیده میشود و تقریباً اکثر مبتلایان به آفت، افرادی هستند که سیگار نمیکشند.
زخمهای آفتی بیشتر در قسمتهای متحرک دهان مانند بخش داخلی گونه، لب و زبان بروز میکنند و در کام و لثه کمتر دیده میشوند.
علل یا عوامل بیماری:
علت اصلی آفت عود کننده دهانی به طور دقیق مشخص نیست، اما چند عامل به عنوان زمینهساز برای این بیماری شناخته شدهاند:
۱- زمینه ارثی:
مانند بسیاری از بیماریها، استعداد ژنتیکی و تاریخچه خانوادگی در بروز این بیماری مؤثر است. تحقیقات نشان میدهد که فرزندان والدین غیر مبتلا به آفت تا ۲۰ درصد احتمال ابتلا به این زخمها را دارند.
۲- استرس:
به نظر میرسد استرس و فشارهای روحی حداقل به عنوان یک عامل در بروز آفت مؤثر هستند. مطالعات نشان میدهد که بروز آفت در افراد با مشکلات روانی بیشتر از افراد سالم است.
۳- اختلالات ایمنی:
هرچند برخی از محققان این بیماری را به عنوان یک بیماری اتوایمن میشناسند، اما هنوز به وضوح مشخص نشده است که چه میزان عوامل ایمنی در بروز این زخمها تأثیر دارند.
۴- عوامل هورمونی:
بروز یا تشدید این بیماری در ایام قبل از قاعدگی و بهبود آن در دوران بارداری نشان میدهد که تغییرات هورمونی، به ویژه افزایش هورمون استروژن، ممکن است در بروز زخمهای آفتی مؤثر باشد.
۵- کمبودهای تغذیهای و نقایص خونی:
کمبود ویتامین B12، اسیدفولیک و آهن در ۱۵ تا ۵۰ درصد بیماران با آفت گزارش شده است که با رفع این کمبودها معمولاً میتوان از شدت زخمها کاست.
۶- حساسیتهای غذایی:
آلرژی به بعضی مواد غذایی مانند فندق، گردو، شکلات، عسل، گوجهفرنگی، توتفرنگی، آدامس و برخی خمیر دندانها بهعنوان یک عامل مستعدکننده در بروز آفت شناخته شدهاند.
۷- سایر عوامل:
ضربه، عوامل میکروبی، اختلالات گوارشی و موارد مشابه نیز میتوانند به عنوان عواملی در بروز آفت مؤثر باشند.
درمان:
باید گفت که آفت هیچگاه درمان قطعی ندارد و این موضوع ممکن است به دلیل نامشخص بودن علت واقعی بیماری باشد. البته با افزایش سن، دوره و شدت زخمها کاهش پیدا میکند. به
“`
در کل، وقت زیادی از پزشکان یا دندانپزشکان برای آرام کردن بیماران صرف میشود، تا به آنها بگویند که این بیماری به خودی خود خوب میشود و درمانهایی که وجود دارند، بیشتر برای کاهش علایم هستند.
اولین کار در درمان زخمهای دهان، این است که بررسی کنیم آیا علایم به بیماریهای دیگری مربوط میشود یا نه. این بررسی شامل علایم چشمی، مشکلات گوارشی، مسائل تناسلی و سابقه آلرژی است. همچنین لازم است که آزمایش خون برای بررسی مواردی مثل تعداد گلبولهای خون، میزان آهن، اسید فولیک و ویتامین B12 انجام شود. اما بسیاری از کسانی که دچار زخمهای دهان هستند، کاملاً سالماند و مشکلی ندارند. بنابراین درمان باید به صورت موضعی انجام شود تا درد کم شود، عملکرد دهان به حالت عادی برگردد و شدت عود بیماری کاهش یابد.
در اینجا چند درمان رایج که پیشنهاد میشود آورده شده است:
۱- رعایت بهداشت دهان
۲- استفاده از مواد محافظ مخصوص مثل (Orabase) که شامل استروئیدهای موضعی مانند تریامسینولون، فلوسینولون یا کلاوبتازول است.
۳- استفاده از آنتیبیوتیکهای موضعی مثل کلرهگزیدین، بنزیدآمین یا پرسیکا.
۴- استفاده از آنتیبیوتیک موضعی مثل کپسولهای ۲۵۰ میلیگرمی تتراسایکلین که در ۵ سیسی سرم فیزیولوژی حل میشوند و به عنوان دهانشویه استفاده میشوند.
۵- رفع کمبود ویتامینها و مواد معدنی مانند ویتامین B12، آهن و اسید فولیک و همچنین پرهیز از غذاهای آلرژیزا.
۶- استفاده از داروهای بیحسکننده موضعی مانند لیدوکائین یا دیفن هیدرامین.
۷- استفاده از داروهای گیاهی.
در نهایت، باید بگوییم که هرچند زخمهای دهان یک مشکل آشنا و ناخوشایند است، اما با رعایت نکات بهداشتی و غذایی و همچنین جلوگیری از استرس و فشار روانی، میتوان دورههای این بیماری را کوتاهتر و شدت آن را کمتر کرد.